肺がん
1.はじめに
肺癌は、欧米において早くから「がん」の中で最も死亡率が高く、肺癌の原因であるタバコに対しても厳しくされていました。日本でも1998年には男女合わせて年間死亡率がトップになりました。
また肺癌で亡くなられる方の数(死亡数)でも、急速に増え続け、1998年に年間約4万人であった死亡数は2018年には7万4328人と急速に増えています。このページでは肺癌の治療を受けるにあたって必要となる知識を提供します。
2.肺の構造と肺癌のできるまで
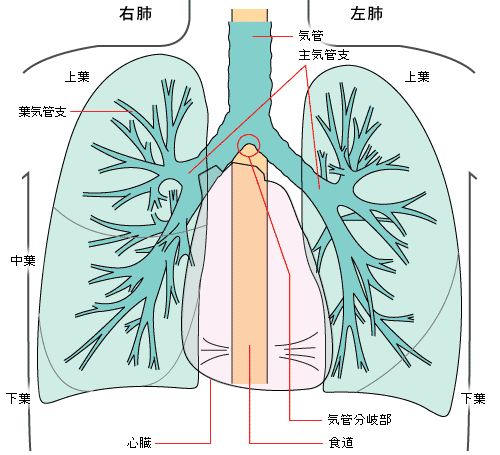
肺は呼吸器系の中心となる臓器であり、心臓、気管、食道、リンパ節からなる縦隔をはさんで胸の中に左右2つあり、左肺、右肺と呼ばれます。
右肺は上葉、中葉、下葉の3つの部分からなり、左肺は右肺よりわずかに小さく上葉と下葉に分かれています。
肺は身体の中に酸素をとり入れ、二酸化炭素を排出します。空気は口と鼻からのどを通って気管を経由し、左右の気管支に分かれ左右の肺に入ります。
気管支は肺の中で細気管支と呼ばれるもっと細い管に分かれ、木の枝のように肺内に拡がり、末端は酸素と二酸化炭素を交換する肺胞と呼ばれる部屋となっています。
肺癌は気管、気管支、肺胞の細胞が正常の機能を失い、無秩序に増えることにより発生します。
最近、がんの発生と遺伝子の異常についての研究が進んでいますが、細胞がなぜ癌化(無秩序に増える悪性の細胞に変わる)するのかまだ十分わかっていません。
がんは周囲の組織や器官を破壊して増殖しながら他の臓器に拡がり、腫瘤を形成します。他の臓器にがんが拡がることを転移と呼びます。
3.症状
いつまでも続く咳や胸痛、呼吸時のぜーぜー音(喘鳴:ぜいめい)、息切れ、血痰、声のかれ(嗄声:させい)、顔や首のむくみなどが一般的症状です。
当院に受診された肺癌患者さんで最も多い症状は、咳と痰でした。また最も肺癌である確率の高い症状は血痰でした。
また、一言で肺癌といっても、肺癌の種類で症状も異なってきます。扁平上皮癌や小細胞癌などにみられる肺門型の肺癌は、早期から咳、痰、血痰などの症状が出現しやすいものです。
肺野型の肺癌にみられる腺癌は、癌が小さい間は殆ど症状がありませんが、検診や人間ドック、高血圧などの他の病気で医療機関にかかっている時に見つかることが多くなっています。
また不幸にも、転移による症状、例えば脳転移による頭痛、骨転移による腰痛などの骨の痛みなどが最初の症状である場合もあります。
また、胸痛があらわれることもありますが、これは肺がんが胸壁を侵したり、胸水がたまったりするためです。
その他、肩こり、肩痛、背中の上部痛、肩から上腕にかけての痛みもまれにあります。他のがんと同様に肺がんでも、易疲労感、食欲不振、体重減少がおこります。
さて、数は少ないですが、独特の症状が現れるものに小細胞癌があります。小細胞肺がんは種々のホルモンを産生します。
そのため、まれに副腎皮質刺激ホルモンによるクッシング症候群と呼ばれる身体の中心部を主体とした肥満、満月のような丸い顔貌、全身の皮膚の色が黒くなる、血圧が高くなる、血糖値が高くなる、血液中のカリウム値が低くなるなどの症候があらわれることもあります。
その他、まれに抗利尿ホルモンの産生による水利尿不全にともない、血液中のナトリウム値が低くなり、食欲不振などの消化器症状や神経症状・意識障害が出現することがあります。
この他、大細胞がんでも認められることがありますが、細胞の増殖を増やす因子の産生による白血球増多症や発熱、肝腫大もあらわれることもあります。
このように肺がんの一般症状は、風邪などの症状と区別がつかないことが多いので、なかなか治りにくい咳、血痰、胸痛、喘鳴、息切れ、嗄声、発熱などを認める場合には医療機関の受診をお勧めします。特に喫煙歴のある40歳以上の人は、いつ肺癌になっても不思議ではありませんので注意が必要です。
4.診断
咳、痰などの症状がある場合、最初に胸のレントゲン検査をします。次にがんかどうか、あるいはどのタイプの肺がんかを顕微鏡で調べるため、肺から細胞を集めます。通常は痰の中の細胞検査をします。 また、ある程度進行した肺癌では血液検査でもがんの兆候が現れることがあります。
一般的に腫瘍マーカーと呼ばれますが、血液検査はあくまで補助的な検査であることを肝に銘じ、血液検査のみで早合点しないようにしてください。腫瘍マーカーが低いからといってがんがないとは決していえません。
逆に軽度の高値でがんにおびえるのも良くありません。数字で出てくる検査はX線写真やCTに比べてわかりやすいように思ってしまうものですが、決してそうではありません。
その結果を解釈してくれる信頼できる主治医の解説が絶対に必要です。
1)気管支鏡検査
現在、最も価値観が高く、比較的安全で、世界中で広く行われている検査です。気管支鏡あるいはファイバースコープと呼ばれる特殊な内視鏡を口から挿入し、喉から気管支の中を観察し、組織や細胞を採取します。
この検査は短期入院で行われます。検査に先だって、検査による喉や気管の痛みを軽減するため、口腔の奥まで局所麻酔を行います。太さ5~6㎜の気管支鏡を使って、気管支の壁から細胞をとったり、組織の一部をとり、標本をつくって顕微鏡でがん細胞があるかどうか検査します。これを生検と呼びます。検査時間は約30分前後です。
2)経皮吸引針生検、穿刺吸引細胞診
もし病巣まで気管支鏡が届かなかったり、採取された検体が診断に十分でない場合、局所麻酔下に肋骨の間から、細い針を肺の病巣に命中させ、腫瘍組織や細胞を取ります。この場合、レントゲンで透視をしながら行います。通常10分~15分で終了します。
危険性について少し詳しく説明します。肺はやわらかいスポンジが詰まった風船のようなものです。それを針で突き刺しますので穴があいて空気が漏れ、肺がしぼむことがあります(気胸といいます)。たまに、漏れた空気が皮膚の下に溜まることもあります(皮下気腫といいます)。
また、肺にはたくさんの血管が通っているのでその血管に針があたって出血することがあります。胸の中への出血と気管支を通って口から出る喀血の2種類の可能性があります。
その他、麻酔薬のアレルギー、胸膜を刺したときに反射で起きるショックなどが考えられます。
多いのは気胸で、程度の軽いものはたいてい起きていると思います。症状は肩のほうに抜ける感じの痛みと軽い呼吸困難です。
呼吸困難は気胸の程度によるもので、症状が強い場合は追加の治療が必要になります。
普通24時間で症状は落ち着き、1週間で元通りに回復しますが、まれにチューブで漏れた空気を抜く必要があります。皮下気腫は何もしないでも回復することがほとんどです。
出血は普通大量になることはなく、数時間の安静で落ち着きますが、止血剤の点滴をして入院の必要が出てくる時もまれにあります。ただし、循環器の病気で血液が流れやすくなる薬を飲んでいる方の場合は大きな事故につながる可能性があり、施行前には投薬を中止して頂きます。
経皮肺生検に限らずどのような検査でもそうですが、100%確実な検査というものはありません。経皮肺生検法も診断の付く確率は100%ではありません。
レントゲンのぼんやりと映った影を見ながら針を刺すので、外れることがあります。
肋骨などが邪魔になって十分な検査ができない場合もあります。
このようなときにはいくつかの方法が考えられます。同じ検査をもう一度繰り返す。全身麻酔で小さな手術をする。少しの期間を置いてCTを撮り比較する。などです。レントゲンに写った病変の性質で判断することになります。
3)CTガイド下肺針生検
あまりにも腫瘍が小さく、通常のレントゲンでは腫瘍がわかりにくい場合に、コンピューターを使ったX線写真(CT)で目標を定め、針を病巣に命中させ組織をとります。採取した細胞を顕微鏡で検査します。 検査中に何度かCT撮影するため、30分~60分の時間がかかります。
CTガイド下針生検の場合、どうしても針を肺に刺している時間が長くなるため、透視による経皮針生検よりも、気胸、皮下気腫、出血の危険が増してきます。
4)胸膜生検
局所麻酔をして肋骨の間から特殊な器具を用いて胸膜を一部採取し、がん細胞がないかどうか検査します。肺の外側に水がたまっている(胸水)場合、同様の手法で注射針を用いて胸水をとって同様に検査します。
5)リンパ節生検
首のリンパ節がはれている場合、リンパ節に針を刺して細胞を採取したり、局所に麻酔をして外科的にリンパ節を採取することもあります。採取した細胞・組織を顕微鏡下でがん細胞がないかどうか検査します。
これらの方法を用いても診断が困難な場合、外科的に組織を採取します。
外科的な方法には、胸腔鏡を用いる方法、縦隔鏡検査を用いる方法、胸を開く方法があります。いずれも入院し、全身麻酔が必要となります。
胸腔鏡を用いる方法は、胸の皮膚を小さく切開し、そこから肋骨の間を通して胸腔鏡と呼ばれる内視鏡を肺の外側(胸腔)に挿入し、肺や胸膜あるいはリンパ節の一部を採取するものです。
縦隔鏡検査は首の下端で胸骨の上のくぼみの皮膚を切開し、気管前部の組織をおしのけて空間をつくり、ここに縦隔鏡と呼ばれる筒状の器具を挿入し、直接眼で見ながら気管周囲のリンパ節や近くに位置する腫瘍組織を採取するものです。採取した組織を顕微鏡でがん細胞がないかどうか検査します。
当院ではいずれの検査法も可能ですが、患者さんの負担や、安全性、経済性、合理性を考えながら、最も適した方法を選択しています。
5.肺癌の種類と広がり
肺癌は、さまざまな検査を受けたり、長い時間をかけて治療をしなければならない病気です。 検査や治療をすすめていくにあたっては、主治医から十分な説明を聞いて、それをよく理解したうえで同意することが大切です。
主治医の話を聞く前に、肺がんの基礎知識として、どのような治療が適切か、治療法の選択基準となる 癌細胞の種類・癌の大きさと広がりについて知っておきましょう。
肺癌は、癌細胞を顕微鏡で見ることによって、4つの組織型に分類されます。 組織型によって、性質やできる場所が異なります。また治療法も大きく分けて、小細胞癌と非小細胞癌(腺癌・扁平上皮癌・大細胞癌)で異なります。
まれにその他の癌も1%ほどあります。自分のがん細胞の組織型をきちんと把握して、今後の治療について主治医の先生と相談してください。
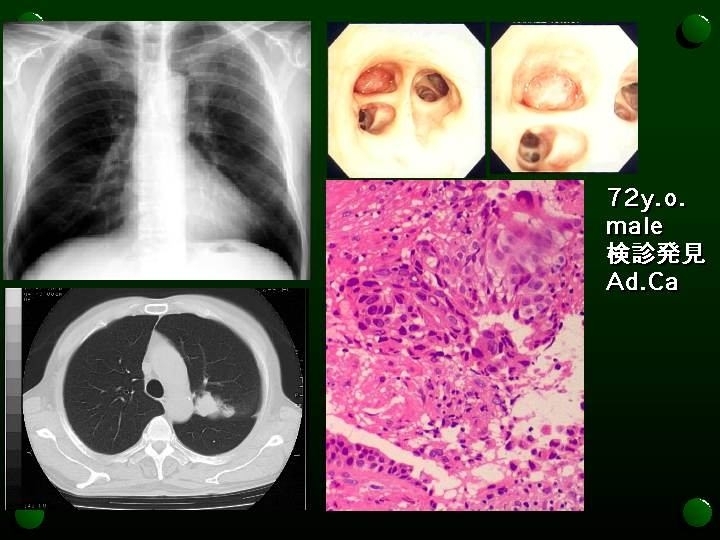
腺癌
唾液の出る唾液腺や胃液の出る胃腺などの腺組織とよく似た形をしている癌のことです。
腺癌は、多くの場合、肺の奥のほうのこまかく枝分かれした先にできます。女性やタバコを吸わない人にできる肺癌の多くがこの腺癌です。またタバコを吸う人にも最近この腺癌が増えてきています。
肺がん全体の半数程度を占め、肺癌の中で最も多い種類の癌です。血液の流れに乗って他の臓器に転移することの多い肺癌です。
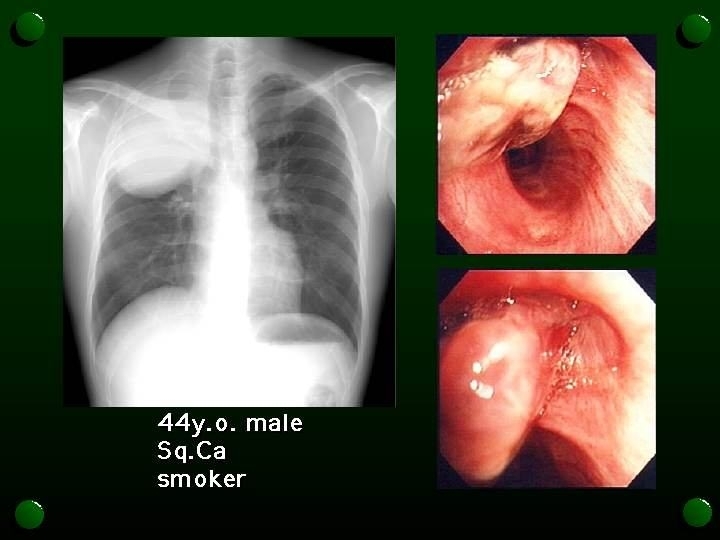
扁平上皮癌
皮膚や粘膜など体の大部分をおおっている組織である扁平上皮に、よく似た形をしているがんのことです。
扁平上皮癌は、タバコとの関係がきわめて濃厚で、大部分は肺の入り口に近い肺門部にでき、肺がん全体の25~30%を占め、2番目に多いがんです。
癌が気管支の中で広がって気管を塞いで呼吸困難が突然起こったり、喘息のような症状が表れることがあります。また直接、骨や心臓、大動脈に広がることの多い癌です。
大細胞癌
扁平上皮や腺など、体の正常な組織に似たところがないがんのうち、細胞の大きなものを大細胞癌といいます。
大細胞がんは、肺がんのうち数%を占めるくらいです。数が少ないため病院によっては、その他の癌として扱っているところもあります。治療する間もなく急速に進行することがあります。
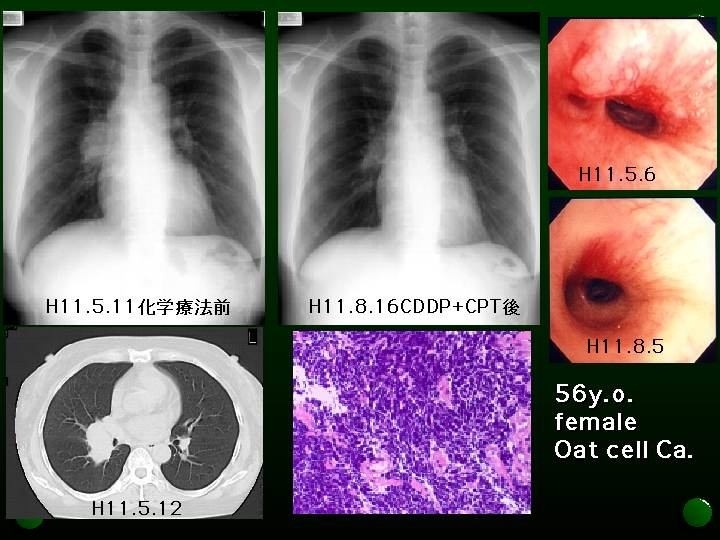
小細胞癌
扁平上皮や腺など、体の正常な組織に似たところがないがんのうち、細胞の小さなものを小細胞癌といいます。
小細胞がんは、他の組織型にくらべて、発育成長がはやく、転移もしやすいのが特徴です。 発見されたときには殆どの患者さんにリンパ節転移が見つかっています。多くは肺の入り口に近い肺門部にでき、肺がん全体の10~15%を占め、3番目に多いがんです。
このがんもタバコとの因果関係がわかっており、タバコを吸う人に多い肺癌です。
肺癌の大きさと広がり
肺癌は、がんの大きさと広がりによって進行度を分類します。
肺癌と診断された患者さんには、胸部のCT以外に、がんの広がりを見極めるため(転移の有無を確認するため)に、脳造影MR(または脳造影CT)、腹部CT(または腹部超音波)、PET-CT検査を実施します。これらの検査をもとにがんの大きさと広がりを分類しています。
この分類には、全世界で共通のTNM分類が用いられ、T因子―原発腫瘍の大きさ、N因子―リンパ節転移、M因子―遠隔転移の組み合わせにより病期が定められます。自分のがんの病期(進行度)をきちんと把握して、今後の治療について主治医とよく話し合って下さい。
T因子―原発腫瘍の大きさ
TX 原発巣が特定できない、喀痰・気管支洗浄液細胞診でのみ陽性で画像診断や気管支鏡では病巣が確認できない
T0 原発腫瘍を認めない
Tis 上皮内癌、もしくは充実成分径0cmかつ病変全体径≦3cm
T1 腫瘍の充実成分径≦3cm、病巣が主気管支に及んでいない
T1mi 充実成分径≦0.5cmかつ病変全体径≦3cm
T1a 充実成分径≦1cmかつTis、T1miに該当しない
T1b 充実成分径>1cmかつ≦2cm
T1c 充実成分径>2cmかつ≦3cm
T2 充実成分径>3cmかつ≦5cm、または主気管支や臓側胸膜への浸潤、肺門まで連続する無気肺・閉塞性肺炎
T2a 充実成分径>3cmかつ≦4cm
T2b 充実成分径>4cmかつ≦5cm
T3 充実成分径>5cmかつ≦7cm、また壁側胸膜、胸壁、横隔神経、心膜への浸潤、同一肺葉転移
T4 充実成分径>7cm、または横隔膜、縦隔、心臓、大血管、気管、反回神経、食道、椎体、気管分岐部への浸潤、同側他葉転移
N因子―所属リンパ節
N1 同側肺門リンパ節転移
N2 同側縦隔リンパ節転移
N3 対側縦隔・肺門、前斜角筋、鎖骨上窩リンパ節転移
M因子―遠隔転移
M1a 対側肺転移、胸膜結節、悪性胸水(同側、対側)、悪性心嚢水
M1b 肺以外の一臓器への単発遠隔転移
M1c 肺以外の臓器へ多発遠隔転移
TNM分類
TNMの組み合わせにより、肺がんの病期を潜伏がん、 0期、IA期、IB期、IIA期、IIB期、IIIA期、IIIB期、IIIC期、IVA期、IVB期に分類します。
| N因子 | M因子 | |||||||
| N0 | N1 | N2 | N3 | anyN、M1a | anyN、M1b | anyN、M1c | ||
| T因子 | TX | occult | ||||||
| Tis | 0 | |||||||
| T1mi | IA1 | |||||||
| T1a | IA1 | IIB | IIIA | IIIB | IVA | IVA | IVB | |
| T1b | IA2 | IIB | IIIA | IIIB | IVA | IVA | IVB | |
| T1c | IA3 | IIB | IIIA | IIIB | IVA | IVA | IVB | |
| T2a | IB | IIB | IIIA | IIIB | IVA | IVA | IVB | |
| T2b | IIA | IIB | IIIA | IIIB | IVA | IVA | IVB | |
| T3 | IIB | IIIA | IIIB | IIIC | IVA | IVA | IVB | |
| T4 | IIIA | IIIA | IIIB | IIIC | IVA | IVA | IVB | |
6.治療
肺癌のある場所、癌の型、進行度(病期)、今までの病気、現在かかっている病気、心臓、肺臓、腎臓や肝臓などの臓器の機能や、一般的な健康状態に基にして総合的に、各々の患者さんに最もあった治療方法を選択します。
肺癌の治療法として主に3種類のものがあります。外科療法、放射線療法、抗癌剤による治療です。
1)外科療法
肺癌が早期の場合に行われます。手術法としては、肺の患部を部分切除する場合、肺葉切除(右肺は上葉、中葉、下葉と分かれ、左肺は上葉、下葉と分かれていますが、そのひとつか2つを切除すること)する場合、1側肺をすべて切除する場合があり、リンパ節にがんがあるかどうか確認するためにリンパ節切除も行います。
しかし、小細胞癌では外科手術後に抗がん剤による治療が必要になります。非小細胞癌の場合、通常、I期からIIIa期が手術の対象となりますが、心臓や肺の機能障害がある場合は手術できないことがあります。
2)放射線療法
X線や他の高エネルギーの放射線を使ってがん細胞を殺すものです。非小細胞癌の場合、手術できないI期からIIIa期、胸水を認めないIII期、小細胞がんの場合は限局型が対象となります。
肺癌の場合、通常は身体の外から患部である肺やリンパ節に放射線を照射します。一般的に1日1回週5回照射し、5~6週間の治療期間が必要です。限局性小細胞癌の場合は、1日2回週10回、週151回照射する多分割照射も行っています。
また、放射線治療は脳にがん細胞が転移するのを防ぐために使われます。これを予防的全脳照射と呼びます。
予防的全脳照射は正常の脳の機能を損なう恐れがまれにあり、治療終了後数年以降に記憶力低下などの精神神経症状があらわれることがあります。
放射線療法には、広く一般的に用いられているリニアックと、癌病巣のみを集中的に治療する陽子線治療、重粒子治療もあります。
当院にはリニアックが設置され、副作用を軽減する定位放射線照射も将来実施できる予定です。
3)抗癌剤による化学療法
化学療法はすべての病期の小細胞癌に対する最も一般的な治療です。しかし、非小細胞癌は小細胞癌に比べて抗がん剤が効きにくく、抗がん剤のみでがんが治ってしまうことはまれです。
非小細胞癌に対する抗がん剤による化学療法の多くは臨床試験の形で実施されています。化学療法は、多くの場合静脈注射や点滴静脈注射で行いますが、まれには飲み薬のこともあります。
外科療法・放射線療法が局所治療と呼ばれているのに対し、化学療法は全身治療と呼ばれています。薬が血液の中に入り、血流に乗って全身をめぐり、肺のみならず、肺の外に拡がった癌細胞も殺すことができるからです。
小細胞癌の場合、使用する抗がん剤は1種類ではなく、通常は2種類以上を使用します。治療期間は、通常、16~24週間かかります。
非小細胞癌に対しては標準的な化学療法は確立されておらず、臨床試験の計画書に準じて行われます。抗癌剤による治療は単独で行われることもありますが、放射線療法や外科療法と併用することもあります。
一般的にいくつかの抗癌剤を組み合わせる多剤併用療法が用いられていますが、抗癌剤には強い副作用もあり、熟練した病院で治療を受ける必要があります。
当院では、日本臨床腫瘍研究グループ、西日本胸部腫瘍臨床研究機構の主要施設であり、国立がんセンターや各地のがんセンターと協力し臨床試験の形で治療しています。
4)内視鏡治療(レーザー治療)
気管支の内腔に発生した肺門型の肺がんに行われます。気管支鏡で見える範囲のがんにレーザー光線を照射して治療します。副作用、後遺症はまれですが、極めて限られた方が対象になります。
当院にはダイオードレーザーと呼ばれる新しいレーザー治療機があります。詳しくは,呼吸器科の紹介ページをご覧下さい。
7.病期(ステージ)別治療

治療成績
2012年1月~2017年12月に当科で診断した非小細胞肺がん 754例
| 臨床病期 | 5年生存率 |
|---|---|
| IA | 78.9% |
| IB | 61.6% |
| IIA | 50.0% |
| IIB | 54.5% |
| IIIA | 32.3% |
| IIIB | 20.0% |
| IV | 10.0% |
2012年1月~2017年12月に当科で診断した小細胞肺がん 77例
| 病期分類 | 5年生存率 |
|---|---|
| 限局型 | 33.3% |
| 進展型 | 1.7% |
手術を行われていない症例や治療を行っていない症例も含む
臨床病期が進行するほど、生存期間は短くなります。臨床病期IIIA、IIIB、IV期の患者さんは、手術の後の病理検査で進行していることが判明した方です。
再発
非小細胞癌が再発、増悪した場合は、再発した部位、症状、初回治療法およびその反応になどを考慮して治療法を選択します。
脳や骨の転移による症状緩和には、脳や骨への放射線療法がよく用いられます。はじめの治療の際に抗がん剤による化学療法を行っていない場合や、初回の化学療法がよく効いた場合は、化学療法が症状をコントロールするのに役立つかもしれません。
その他、ホルモン剤、モルヒネなどの痛み止めを用いる症状緩和のための治療が選択されます。
8.治療の副作用と対策
がんに対する治療は、がん細胞のみならず、同時に正常な細胞も障害を受けることは避けられませんので、副作用・後遺症を伴います。
肺がんも同様であり、特に、小細胞がんは急速に進行し致命的になりうるので、この病気に対する治療は強力に行う必要があり、そのため副作用も強くあらわれることがあります。
医師はできるだけ副作用を軽減すべく努力しますが、治療に伴い種々の副作用があらわれることがあります。
1)外科療法
肺を切除した結果、息切れや、手術後半年~1年間の創部痛を伴うことがあります。そのため手術後はライフスタイルを変える必要のある場合がまれにあります(詳しくは「肺手術後の呼吸訓練」、「呼吸困難」を参照して下さい)。
2)放射線療法
主な副作用は、放射線による一種の火傷(やけど)で、放射線治療中および治療の終わりころから症状が強くなる肺炎、食道炎、皮膚炎です。肺炎の初期症状は、咳・痰の増加、微熱、息切れです。通常、ステロイドホルモン剤を服用します。
しかし、炎症が強く出た場合、長い間咳や息切れが続くことがあります。胸のレントゲン写真では、黒く映っていた肺が白くなり、侵された肺は小さくなります。
これを放射線肺線維症(はいせんいしょう)と呼びます。食道炎の症状は、特に固形物の通りが悪くなり、強い場合は痛みを伴います。
食道炎に対しては、一時放射線治療の延期・中止を行い、痛みを伴う場合は食事・飲水制限をして、痛み止め剤の服用や栄養剤の点滴静注をします。かゆみを伴う皮膚炎(発赤や皮がむける)に対しては、軟こう剤を使用します。
3)抗癌剤による化学療法
用いる抗癌剤の種類によって異なり、また個人差もありますが、治療中の主な副作用は、貧血、白血球減少による感染、血小板減少による出血傾向、吐き気・嘔吐、食欲不振、下痢、末梢神経障害(手足のしびれ)、肝機能障害、腎障害、脱毛、疲労感などです。その他、予期せぬ副作用も認められることがあります。
強い白血球減少に対しては感染を防ぐため、白血球増殖因子(G-CSF)と呼ばれる遺伝子工学でつくられた白血球を増やす薬を連日皮下注射します。
主に抗がん剤の注射日にあらわれる吐き気・嘔吐に対しては、吐き気止めの薬を点滴静脈注射します。
脱毛、末梢神経障害に対する効果的な治療法は未だ開発されておりません。これらの副作用の大半は一時的なものであり、脱毛、末梢神経障害を除き、治療開始後2~3週間で回復します。
9.インフォームドコンセントについて
検査や治療を行う際、主治医から内容についての十分な説明を聞いて理解したうえで同意する。それがインフォームドコンセントです。
主治医とのコミュニケーションが 円滑にはかれるように、しっかりとした心構えと準備を整えましょう。
また、主治医と上手につきあい、主治医が熱心に話してくれるよう導くのも大切な心得です。一般の外来診察中では、他の患者さんも順番を待っておられるのでゆっくり話を聞くのは不可能です。
十分なインフィームドコンセントを受けられる時間を、主治医に設定してもらいましょう。
主治医の話を聞くときに気をつけることは?
- 説明に十分な時間をさいてもらうために、必ず予約を入れる。
- 説明は一人で聞かずに、複数人(配偶者など身近な家族が望ましい)で聞く。
- 説明の内容はメモをとる。
- 専門用語が多くてわかりにくい説明も、きちんとわかるまで聞くようにする。
- 図表などメモを書きながら説明してくれた場合には、そのメモをもらうか、コピーをとらせてもらう。
- 自分の症状(自覚症状、今かかっている病気および以前かかった病気)について、つつみかくさず伝える。
→ 今後の検査や治療について、その場ですぐに返事をする必要はありません。一緒に説明を聞いた人ともよく話し合い、十分納得した上で決めるようにしましょう。
どんなことを聞けばよいのか?
- 今、自分はどんな状態なのか
→ 肺がん疑いの状態なのか、肺がんが確定しているのか、また、それはどの検査でわかったのか、検査結果をもとに説明してもらいましょう。
疑いの場合は
- 今後の検査の進め方
→ 肺がんかどうかを確定するために、これからどんな検査をどんな目的で行っていくのか、またそれに伴う苦痛やかかる費用について説明してもらいましょう。
確定している場合は
- 組織型と病期
→ これらは治療法の選択基準になります。肺がんの基礎知識であらかじめ勉強してから話を聞くようにしましょう。
-
考えられる治療法とそれを選択する理由
→ 組織型、病期、その他個人の状態(年齢、合併症など)などを考慮して治療法を選択することになります。選択の理由を十分に説明してもらいましょう。
- 治療によって期待できることは何か
→ その治療を受けることによって、期待できる効果と付随してくる副作用、治療にかかる期間および費用について聞きましょう。また、治療を行わなかった場合には、これから病状がどう進んでいくのかについても聞いておきましょう。









