概要
ヒトは生活する中で必要な情報の80%ほどを眼から得ているとされています。このため、加齢や眼の病気(白内障・緑内障・加齢黄斑変性・糖尿病網膜症など)によって眼からの情報が得られにくくなると、これまでの日常生活や生活の質が大きく変化する可能性があります。
みなさんは自分の眼の状態を調べていますか。いつまでも若い時と同じ健康な状態とは限りません。
たとえば、次のことはご存知ですか。
- 白内障などにて視力が0.5以下の人は、つまずきやすくなり、転倒する(危険度14倍)、骨折する(危険度2~6倍)ことで寝たきりになる、また認知機能が低下して認知症を発生する(危険度2~3倍)、ことが指摘されています。
- 失明原因第1位の緑内障は、加齢とともに眼の神経が失われ視野が狭くなる病気です。緑内障の70%ほどは原因がわかっていません。推定患者数は465万人にのぼるそうで、毎年2,000人ほどが視覚障害者になると言われています。緑内障は自覚症状がわかりにくいため、緑内障にかかっていても90%ほどの患者さんは受診されていないそうです。
- 片方の眼の視力が良いと、もう片方の眼が病気になっていても気づきにくい様です。片目をつぶると、「急にふらつく、ピントが合いにくい、疲れやすい」、と感じるようになりませんか。
- 「眠そうな眼(顔)をしている、額にしわがある、まゆ毛の位置が高くなった、頭痛や肩こりがある」、などの症状は、眼瞼下垂あるいは上眼瞼皮膚弛緩が原因の場合があります。
- 【アイフレイル】という言葉があります。アイフレイルは40歳を過ぎた頃から起きる加齢に伴う眼の機能低下です。以前よりも、「文字がみづらい、光がまぶしい、眼がつかれやすい、まぶたが下がった、暗いところはみにくい」、などの症状はアイフレイルの可能性があります。そして、この症状はもしかすると重篤な病気の初期症状なのかもしれません。
●一度ご自身の眼について調べてみて下さい。
アイフレイル | 日本眼科啓発会議 アイフレイル啓発公式サイト
目についての健康情報 | 公益社団法人 日本眼科医会
★当院にはアイフレイルアドバイスドクターとアイフレイルサポート視能訓練士が在籍しています。
★眼の症状で気になっていることが一つや二つはありませんか。放置しておいて大丈夫な事もありますが、取返しがきかない事態に至ってしまったら大変です。今や人生100年時代です。まずは、放置していても良いかどうかを眼科で相談してみましょう。
当科について
- スタッフは、常勤医師3名(育休1名)、看護師3名、視能訓練士2名、医療事務員1名、医療クラーク1名です。
- 岐阜市の中核病院として、適切な医療と看護を提供できるようスタッフ一同心がけており、1日あたり20~30人前後の患者さんの診療に従事しています。
- 診療は、月曜日から金曜日まで毎日午前は外来一般診療を行い、午後はレーザー治療、眼注射、手術説明、手術、特殊検査などを行っています。
- 当院では、みなさんがいつまでも普段通りの日常生活を送ることができることを目指し、健診センターや内科との連携および啓蒙活動を通じて眼疾患の予防・早期発見・早期治療に努めています。
- 一般的な眼科疾患に対してはお住まい近くの眼科クリニックと、また特殊な疾患や難症例に対しては岐阜大学病院などと密に連携をとりながら、患者のみなさんに適切な治療を提供できるように努めています。
スタッフ紹介
 |
|
|---|
|
 |
|
|---|
診療内容
一般診察
白内障、緑内障、糖尿病網膜症、加齢黄斑変性、網膜中心動静脈閉塞症、黄斑浮腫、ぶどう膜炎、視神経症、視神経炎、網膜色素変性、頭蓋内疾患に伴う眼疾患、ドライアイ、角膜炎、角膜潰瘍、結膜炎、翼状片、眼瞼炎、眼瞼下垂、麦粒腫、霰粒腫、涙嚢炎、先天性鼻涙管閉塞症、斜視、弱視
手術治療
白内障手術: ぶどう膜炎治療後や眼手術後などの難症例、全身麻酔が必要な症例にも対応。眼内レンズは保険適応がある単焦点レンズのみ採用。日帰り手術、あるいは入院(1泊2日)して手術、のどちらかを選択可。
レーザー治療: 糖尿病網膜症 網膜静脈閉塞症 網膜裂孔 緑内障 後発白内障
涙点プラグ挿入術: 難治角膜上皮障害 重症ドライアイ
先天性鼻涙管閉塞開放術: 新生児の流涙・眼脂に対する治療
眼瞼の手術: 麦粒腫 霰粒腫 睫毛乱生 老人性眼瞼下垂 上眼瞼皮膚弛緩
結膜の手術: 翼状片 結膜弛緩症 結膜嚢胞 結膜生検
その他の治療・訓練
硝子体内注射: 抗VEGF抗体(新生血管黄斑症⦅加齢性、強度近視性⦆、黄斑浮腫⦅糖尿病性、高血圧性⦆)、メソトレキセート(眼内悪性リンパ腫)、ガンシクロビル(サイトメガロウイルス網膜炎)など
抗菌剤の点滴・眼注射(結膜下・硝子体内): 角膜潰瘍、眼窩蜂窩織炎、眼内炎、涙小管炎、涙嚢炎
ステロイド剤の点滴・眼注射(結膜下・テノン嚢下・硝子体内): 強膜炎、ぶどう膜炎、視神経炎、特発性眼窩炎症
斜視・弱視視能訓練: (対象)小児
疾患について
白内障:
白内障:水晶体(レンズ)が混濁することで視力が低下します。主な原因は加齢ですが、そのほかに糖尿病、外傷、アトピー性皮膚炎などがあります。点眼治療は白内障初期においてその進行を遅くするかもしれませんが、視力が改善するとか、いくらか見やすくなることはありません。視機能回復には手術が必要です。手術は点眼麻酔をして10分程度で終了します。認知機能の低下や足腰が弱まる前に白内障手術をして、健康寿命を延伸することをおすすめします。
白内障手術と眼内レンズ 眼内レンズを上手に選ぶために | 日本眼科医会
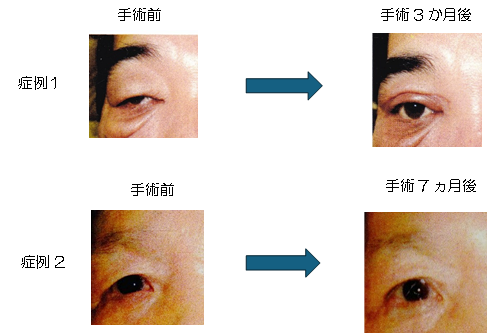
眼瞼下垂:
上のまぶたが垂れ下がり角膜(黒目)にかぶさった状態です。先天性と後天性があります。原因の多くは加齢によるものですが、ときにコンタクトレンズの長期装用者にも発症します。症状(前記)の改善には手術治療が必要です。そのほか、全身の病気、たとえば重症筋無力症、脳梗塞、脳動脈瘤、脳腫瘍、動眼神経麻痺、ホルネル症候群など、が原因で眼瞼下垂を生じることがあるため詳しい問診と検査が必要です
加齢性眼瞼下垂

眼瞼下垂|日本眼科学会
眼瞼下垂に悩むかたへ | 日本眼科医会
上眼瞼皮膚弛緩症:
加齢でたるんだ上まぶたの皮膚がまつ毛の生え際を越えて垂れ下がった状態です。たるんだ皮膚をそっと引っ張り上げると、眼はパッチリ開いています。症状は、眼瞼下垂と同様で、見にくい(特に上方)、額にしわが増える、頭痛・肩こりなどがみられます。治療はたるんだ皮膚の単純な切除です。
緑内障:
視神経が萎縮する失明の第1位疾患です。40歳以上では5人に1人、70歳以上では10人に1人の頻度で発生します。また、近視が強いほど発症しやすく、強度近視の人では近視のない人に比べて発症する危険度は3倍ほど高いと言われています。一度ダメージを受けた神経は回復しないため早期発見が大切です。毎年2,000人ほどが視覚障害者になると言われています。治療は眼圧を下げることが主体となり、原則は点眼を用います。緊急時には内服や点滴、レーザーなどの治療を行いますが、こうした治療が奏功しない場合には手術が必要となります。
緑内障|日本眼科学会
糖尿病網膜症:
高血糖にて網膜血管が損傷すると網膜神経も徐々に障害されていく失明の第3位疾患です。網膜症(眼底出血など)を発症していても自覚症状がでにくい病気です。眼の不調に気づいた時はかなり進行した病態であったということもあり、毎年3,000人ほどが視覚障害者になると言われています。治療は、中等症ではレーザー治療、進行眼では硝子体手術が行われます。ただ、レーザー治療は進行予防のために実施されるものであり視機能回復はしません。硝子体手術ではある程度の視機能が回復することもありますが、術前の病状次第では回復しないこともあります。いずれも適切な時期に治療を受けないと、重篤な視機能障害や失明に至ることがあります。
糖尿病網膜症|日本眼科学会
糖尿病網膜症による視力低下―予防と治療― ~運転免許証や仕事を失わないために~ | 日本眼科医会
加齢黄斑変性:
加齢に伴い黄斑部に異常を来たす失明の第4位の疾患です。発病初期から視力低下と中心視野異常(暗い・ゆがむ)が発生します。治療は新生血管型では眼内注射を定期的(8回/年くらい)に行います。ただ、網膜神経は一度ダメージを受けると治療しても完全回復は望めないことが多いため、早期の発見と治療開始が大切です。また、新生血管型加齢黄斑変性を発症するともう片方の眼も発症する可能性が高いとされています。予防・対策として、禁煙、高血圧治療、サングラス・帽子の着用、専用サプリメントの内服、食事内容の確認などが必要です。
加齢黄斑変性|日本眼科学会
網膜剥離:
加齢で50~60歳代に一番発生しやすく、次に高度近視の20歳代に多くみられます。眼球の壁(3層構造)のうち一番内側にある網膜に穴や裂孔が形成されることで、網膜が広く剥がれてしまう疾患です。軽症なら外来でレーザー治療、進行していると入院して手術が必要です。治療が遅れると失明に至ります。
網膜剥離|日本眼科学会
網膜動脈閉塞症:
眼内に栄養を送る動脈がつまる疾患で、急激な視力低下・視野狭窄を来たします。眼痛はありません。特徴として、60歳以上、高血圧、糖尿病や高脂血症などの既往があり動脈硬化が進んでいる人、心臓弁膜症あるいは内頚動脈にプラークがある人、に多く発生します。眼の中心となる動脈は1本のみかつ太さは0.16mmほどでとても細いため、一度つまると視機能回復は極めて難しいです。数十年前から現在まで特別な治療法がありません。受診時には心臓エコー、脳MRI、頸動脈エコーなどの全身検査を行います。
網膜中心動脈閉塞症|日本眼科学会
網膜静脈閉塞症:
眼内の静脈がつまって破綻する疾患で、広範な眼底出血と急激な視力低下や視野狭窄を来たします。原因は主に高血圧、動脈硬化ですので、60歳以上で発生しやすい疾患です。治療は2つあり、ひとつはレーザー治療、もうひとつは黄斑浮腫が発生した時に抗VEGF抗体という薬剤を眼の中に注射をします。どちらも視機能を完全回復させる治療ではなく、今後悪化しないようにするための治療です。破綻した血管を治す治療はないため黄斑浮腫は再発することが多く、その都度眼の注射を実施します。
網膜中心静脈閉塞症|日本眼科学会
黄斑浮腫:
網膜の中心部である黄斑部に水がたまる疾患で、視力低下・視野異常を来たします。糖尿病、高血圧、ぶどう膜炎、たまに白内障術後などで発生します。治療は、抗VEGF抗体やステロイドの薬剤を眼の中もしくは眼の白目部分に注射して、病状の回復を期待します。多くの場合では、複数回の治療が必要となります。
黄斑前膜:
黄斑部にセロファン様のうすい膜が形成される疾患で、視力低下・変視(ゆがみ)など来たします。進行すると入院して手術が必要となります。
黄斑円孔:
黄斑部に穴が形成される疾患で、視力低下・中心視野異常を来たします。
早期に入院して手術が必要です。
医療設備:主なもの
視野検査機器:
緑内障、視神経炎、糖尿病網膜症、網膜剥離、網膜色素変性、頭蓋内疾患(腫瘍・脳出血・脳梗塞)など、多くの疾患の診断および病状経過の把握のために用います。当科では、2種類の視野計を疾患に応じ使い分けています。また、視野検査は視力検査とともに身体障害者手帳の交付および更新に必要な検査です。
ハンフリ-静的視野計

| 正常 | 緑内障 |
 |
 |
| 進行した視野狭窄 |
ゴールドマン動的視野計


| 緑内障 |
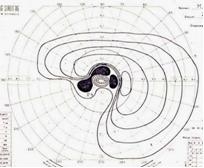 |
| 鼻側下方の視野狭窄 |
眼底写真撮影器:
通常のカラー撮影、自発蛍光撮影のほか、フルオレセイン造影剤を用いた蛍光眼底造影撮影の3つの撮影モードを疾患に応じて使い分けます。
・眼底造影検査: 3~5ml程度の造影剤を腕の血管から投与して、網膜と脈絡膜の血管異常やそれが原因で起こる様々な病態について調べます。検査時間は15~20分程度で終わります。対象疾患は、糖尿病網膜症、網膜静脈閉塞症、加齢黄斑変性、ぶどう膜炎などです。
| 通常の撮影風景 |
 |
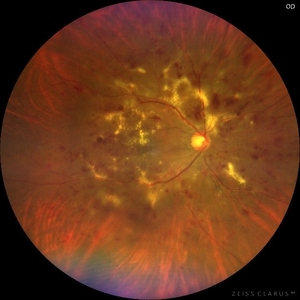
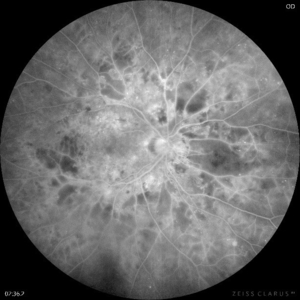
糖尿病網膜症
| カラー眼底写真 |
蛍光眼底造影写真 | |
 |
 |
|
| 出血と白斑の程度と範囲を確認する | 血管が閉塞した領域を確認して、 レーザー治療の必要性を判定する |
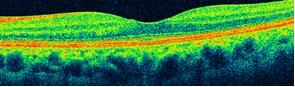
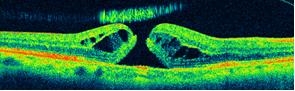
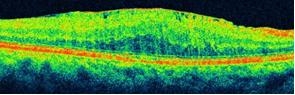
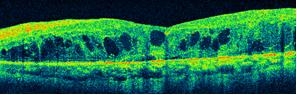
光干渉断層計(OCT):
網膜(正常で0.2mm程度)の内部を5μm(1000分の5mm)程度まで細かく断層撮影ができる、いわゆる眼のCT検査機器です。また、視神経乳頭部の形態も細かく計測できるため、網膜・黄斑疾患だけでなく、緑内障および視神経炎・視神経症の診断ならびに病状経過の把握にも有効な器械です。
| 正常者 | 黄斑円孔 | |
 |
 |
|
| 黄斑上(前)膜 | 黄斑浮腫 | |
 |
 |
電気生理検査器
網膜電図(ERG):
光刺激に対する眼の応答(元気具合)を波形として捉える検査です。(心臓の元気具合を心電図で調べるのに似ています。)糖尿病網膜症、網膜色素変性などの疾患における網膜の機能障害レベルを診断します。以前は検査用コンタクトレンズを眼に挿入して検査を行っていましたが、現在はまぶたに電極を貼る方法で簡便に測定できます。
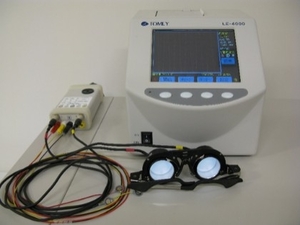
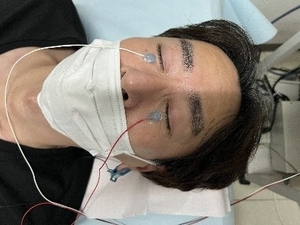
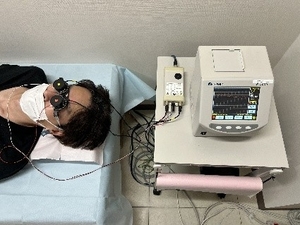
下まぶたにシールを貼り、光が出る眼鏡をかけます。
検査時間は30~40分くらいです。痛みはありません。
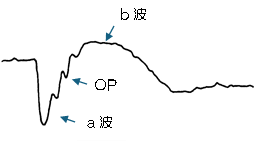 |
|
 |
糖尿病網膜症(b波減弱、OP消失) |
| 網膜色素変性(反応なし) |
視覚誘発電位(VEP):
特発性視神経炎、多発性硬化症、視神経症(頭部の外傷・炎症・出血・腫瘍、中毒性、先天性)などの疾患において、眼から脳にいたる視覚路の機能障害レベルを診断する検査です。
| 正常例 | |
 |
|
多発性硬化症 |
|
| (反応なし) |
中心フリッカー値(CFF)測定器:
光が点滅する速度をゆっくりから早くへ、反対に早くからゆっくりへと徐々に変えていき、認識できる光のちらつき度合いを測定することで、視神経の健康状態を調べる器械です。
対象疾患は、視神経炎、視神経症(虚血、薬剤、外傷、中毒、圧迫)などです。
当科は一般的な近大式のほか、小型のハンディータイプがあるため往診などで寝たままでの測定もできます。
| 近大式とハンディータイプ(側面) | 近大式とハンディータイプ(正面) |
 |
 |
| オレンジや赤の部分が点滅する |
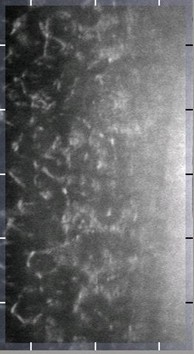
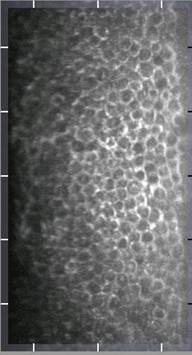
角膜内皮細胞顕微鏡(スペキュラーマイクロスコープ):
角膜(黒目)の一番内側の細胞の分布密度・大きさなどを調べる検査機器です。コンタクトレンズ障害や先天性、薬剤性、外傷性などの角膜疾患のほか、レーザーや白内障などの手術前後にも用います。
| 正常 | Fuchs 角膜内皮変性症 |
角膜内皮炎疑い |
 |
 |
 |
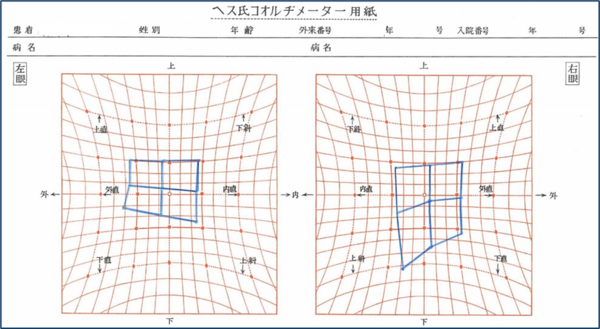
HESS赤緑試験:
眼の神経や筋肉の異常によって斜視になったり、眼の動きが悪かったり、過剰に動いたりする場合に、眼の位置や眼球の運動状態を詳しく調べる検査機器です。
対象疾患は、頭部および眼窩の外傷・炎症・脳出血・脳梗塞・脳動脈瘤・脳腫瘍・甲状腺眼症・視神経脊髄炎などです。

・重症筋無力症例
左眼は下向きに十分動かない、このため右眼は下向きに過剰に動いている
レーザー機器
マルチカラーレーザー(左):
糖尿病網膜症、網膜静脈閉塞症、網膜裂孔、緑内障などの治療で用います。
YAGレーザー(右):
後発白内障、緑内障の治療で用います。
 |
 |
|
| 糖尿病網膜症 レーザー治療後の眼底 網膜にレーザー照射(白点) |
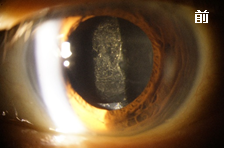
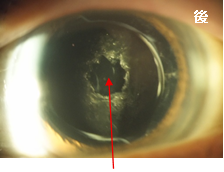
後発白内障 YAGレーザー治療の前後 後嚢にレーザー照射 |
|
 |
 |
|
 |
||
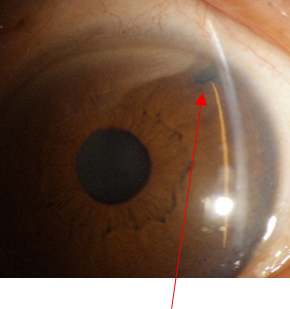
| 急性緑内障 レーザー治療後 虹彩にレーザー照射 |
混濁した後嚢に穴をあけてある |
|
 |
||
| 虹彩に穴をあけてある |
外来手術用の顕微鏡とイス:
簡単な手術(霰粒腫切開・翼状片切除)、処置(涙道洗浄・涙道ブジー)、眼注射などは外来で行います。
全身検査:
採血、心電図、レントゲン:
眼症状をきっかけにして、糖尿病、全身感染症、膠原病、白血病、サルコイドーシス、結核、重症筋無力症、甲状腺疾患などの全身疾患がみつかることがあります。その場合は、内科などへ速やかに相談を致します。
CT、MRI、頚部血管エコー:
眼痛、頭痛、視野異常、複視、眼瞼下垂、眼球運動障害などのほか、急に目の前が真っ暗になるなどの症状がみられる方に実施します。必要に応じ、脳神経外科、耳鼻咽喉科、歯科口腔外科などへ速やかに相談致します。
眼の症状だけだからと放置はしないで、全身の病気の始まりとして最初に眼の症状がでているのかもしれませんので、一度眼科を受診してみてください。
最後に
1. 眼科では病状によっては詳しい検査するために散瞳処置(点眼で瞳孔を拡げる)をします。散瞳処置をすると、しばらく手元がみにくくなったり眩しさを感じたりしますので、散瞳後は階段の昇降やバイク・自動車の運転がしにくくなります(この症状は6~8時間くらいで消失します)。このため最初の来院時にはご自身では運転をされずに、ご家族による送迎もしくはタクシー・公共の乗り物にてお越しください。(ご自身が運転して来院された場合は必要な検査・診療が当日に出来ないことがあります。)
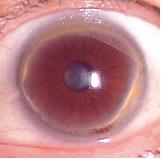
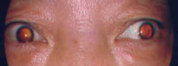
散瞳
白内障の進行程度や眼の奥(眼底)の病気を調べるために、瞳孔を拡げる薬剤を点眼する処置です。瞳孔が拡がるのにおおよそ20~30分かかります。瞳孔が元の大きさに戻るのに6時間はかかります。
| 通常の瞳孔の大きさ | 散瞳後は瞳孔が大きく なりまぶしくなる |
散瞳すると白内障のにごり の部位と程度がわかる。 |
 |
 |
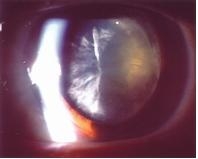 |
2. ご高齢の方、視力低下の強い方、耳の聞こえの弱い方は、ご家族の方と一緒にご来院ください。
3. 全身状態を確認するため、お薬手帳・採血データ等をお持ちの方は受診日にご持参ください。