お知らせ
外科に関連した新着情報を随時お知らせします
2025.02.21
- 「おなかのヘルニア外来」を新たに開始します。
概要
当科では、地域がん診療連携拠点病院として消化器がんの外科的治療を中心に、胆石や鼠径部ヘルニアなどの良性疾患、 緊急手術を要する腹部の疾患に対して、質の高い安全かつ高度な治療が提供できるよう努めております。このように、がん手術・良性疾患手術・緊急手術を一つの病院で行うことで、より患者さんの状態を詳しく知った上での安全確実な治療が可能です。
現在、肝胆膵(肝臓・胆のう胆管・膵臓)・上部消化管(食道・胃・小腸)、下部消化管(大腸・肛門)の各領域に専門医の資格をもつスタッフ(部長)を配置し、このスタッフを中心にがん・救急・良性疾患の診療に当たっています。また、消化器内科・放射線科・病理診断科などの診療科・部署と緊密な連絡・会議を行いつつ、患者さん・ご家族への丁寧な説明にて病状・治療方針を決定するよう心がけています。
近年は消化器癌の手術に関しても、より体への負担の少ない(低侵襲な)腹腔鏡手術やロボット支援手術を積極的に導入しています。
学会認定施設
当院は消化器外科(食道・胃・肝胆膵・大腸)のすべての領域で、所属学会の認定基準(症例数・業績・医療設備等)をクリアした施設として認定されています。
- 日本外科学会外科 専門医制度修練施設
- 日本消化器外科学会 専門医制度指定修練施設
- 日本食道学会 食道外科専門医準認定施設
- 日本胃癌学会 認定施設A
- JCOG胃がんグループ参加施設
- 日本肝胆膵外科学会 高度技能専門医修練施設B
- 日本大腸肛門病学会 大腸肛門病認定施設
今後も患者の皆様に安心して外科診療を受けていただけるように努めます。
スタッフ紹介
 |
|
|---|
 |
|
|---|
 |
|
|---|
 |
|
|---|
 |
|
|---|
 |
|
|---|
 |
|
|---|
 |
|
|---|
|
 |
|
|---|
|
|
診療内容
1.各領域の治療内容
1)上部消化管(食道・胃)
食道がん
食道がんの治療には、内視鏡治療・手術・抗がん剤・放射線治療があり、これらを駆使して治療を行います。
ステージ0・1の早期がん:消化器内科での内視鏡(胃カメラ)による切除を行います。一部では手術も行います。
ステージ2・3の切除可能な進行がん:再発予防を目的とした抗がん剤と食道手術を行います。
ステージ4の切除困難の進行がん:抗がん剤や放射線治療を行います。
食道がんは進行がんで発見されることが多く、手術では食道切除とともにリンパ節郭清(頚部・胸部・腹部の3領域)を行い、主に胃を用いて再建を行います。近年では開胸・開腹手術に代わり、手術用のカメラを用いた低侵襲な鏡視下手術が主流となり、当院でも胸腔鏡・腹腔鏡下で手術を行っています。その利点を生かして、出血の少ない精密で確実な切除と、手術後の早い回復を実感しています。また、食道がんは進行すると食道が塞がり食べられなくなるため、再び「食べられるようにする」ことも手術の大きな意味です。たとえがんの切除が困難であっても、食べ物の道を新たに確保し、食べられるようにする食道バイパス手術も行っています。
病状の進行具合やご年齢、併存症の有無など、患者さんによって最善の治療は異なります。食道がんは他のがんと比較して発症する患者さんの数は少ないものの、その分当院では一人一人の患者さんと接する時間が長く、きめ細かい管理を行うことで、安全な治療を実現しています。我々は絶対にあきらめない治療をモットーに、内科・放射線科・リハビリテーション科・耳鼻科・歯科口腔外科・病理部・栄養科など様々な診療科と連携し、患者さんにベストな治療を提供できるように努力しています。
胃がん
胃がんは、「早期胃がん」と「進行胃がん」の2つに大きく分類されます。胃の粘膜から発生した胃がんが、胃壁の筋層に達していなければ早期胃がん、筋層に達するか超えていれば進行胃がんと判定されます。胃がんの深さ(深達度)、リンパ悦転移の程度、遠隔転移の有無により、病期(Stage)が決まります。これらは、内視鏡、胃透視、造影CT、PET-CT、腹腔鏡検査などの検査を通じて総合的に診断します。
早期胃がんに対しては、消化器内科がESD(内視鏡下粘膜下層剥離術)を積極的に行っておりますので、まずはその帝王があるかどうか検討します。ESDの適応がない場合は、傷が小さい、術後の痛みが少ない、呼吸機能の低下が少ない、早期離床が可能などのメリットがある、腹腔鏡下胃切除術やロボット支援下胃切除術など、従来の開腹手術より低侵襲な手術を選択します。
進行胃がんの場合は、開腹手術が標準治療です。胃の2/3以上の切除、または胃のすべてを切除して、胃の周りのリンパ節なども一緒に取り除きます。切除したものを顕微鏡の検査(病理)に提出し、最終的なStageがII,IIIになった場合は、一年間の術後補助化学療法が推奨されています。また、根治切除(がんを取りきる手術)が困難な場合は、術前化学療法を行うこともあります。
胃粘膜下腫瘍
近年、超音波内視鏡下穿刺生検の積極的な導入により、以前は経過観察されていた小型の胃粘膜下腫瘍が確定診断される機会が増えました。
この様な患者さんには消化器内科と協同でより低侵襲な腹腔鏡・内視鏡合同手術で胃の局所切除を行っています。
2)下部消化管(小腸・結腸・直腸・肛門)
大腸(結腸・直腸)がんでは早期がんだけではなく進行がんも、腹腔鏡下手術を基本としております。傷が小さいことはもちろんのこと、拡大視効果による精緻な手術とそれによる低侵襲な手術の実現により、治癒率を向上しつつ術後合併症減少や術後早期回復を実現しております。特に直腸がんにおいては機能温存の観点から、自律神経温存やより肛門に近い下部直腸がんにおける超低位前方切除・ISR(内肛門括約筋切除)などの肛門温存手術も積極的に行なっており、縫合不全を下げるための取り組みとしてICG蛍光法を用いた術中血流評価も行い、良好な成績をおさめております。また、下部直腸がんでは側方リンパ節という骨盤壁に位置するリンパ節にも転移する事があり、その郭清が必要となることがありますが、術前に抗がん剤と放射線治療を組み合わせる事で側方リンパ節に対する治療を行い、過大侵襲となりえる側方リンパ節郭清を省略したり、側方リンパ節転移の疑いが高い場合も低侵襲である腹腔鏡下に側方リンパ節郭清を行ったりして治癒率の向上と患者様の生活の質の向上に努めております。
最近では多関節機能を有するロボットを使用した腹腔鏡下直腸切除も導入しており、より精緻で機能温存を目指した手術を実現しております。
術後の病理結果で最終的に病期(stage)が決まりますが、進行大腸がんのうちstageⅡの一部とⅢについては術後再発予防のため抗がん剤治療を術後3ヶ月から6ヶ月間行うことが一般的です。また遠隔転移を伴いstageⅣとなった場合も最近では分子標的薬等の抗がん剤の開発などにより予後が延長しており、治癒が望めることもあります。
また、人工肛門(ストマ)を造設された患者さんには定期的にストマ外来を受診していただき、皮膚排泄ケア認定看護師を中心に、患者さんの生活に可能な限り支障をきたさないようなアドバイスをさせていただいています。
内痔核や痔瘻(直腸と皮膚が繋がった状態)などの肛門疾患についても、薬物療法も含めたさまざまな治療法から患者様の肛門の状態に合わせた適切な治療を行うようにしております。特に直腸脱については経肛門的手術より再発率が低いとされる腹腔鏡下直腸固定術を積極的に行っております。
小腸腫瘍
可能な場合は単孔式を含め腹腔鏡手術を導入しています。
3)肝・胆・膵
肝胆膵領域がんの多くは早期発見が困難なため、診断された時点ではある程度進行していることが多く、正確な術前評価が必要となります。当院では、内科専門医・放射線科医と十分に検討し、安全かつ根治をめざした手術を心がけています。また、早期発見のための肝胆膵がんドックを当院で行っておりますのでご利用ください。
肝胆膵領域癌の手術は、高度な技量を要する手術が多く、手術時間や入院期間、合併症などもあの領域より多くなります。そのため、肝胆膵外科学会では、より安全・確実に手術を行うため、肝胆膵外科高度技能専門医制度を設けております。岐阜県内では現在この専門医のいる病院は二つしかなく、当院はそのうちの一つです。当院で行われる肝胆膵領域癌のほぼすべての手術に、この専門医が携わっており、術前・術中・術後において安全確実な治療を提供させていただいております。
手術可能な膵がんに関しては、どのような進行程度でも、基本的には術前の抗がん剤治療をお勧めしております。これは、すぐに手術を行うよりも、まず抗がん剤による治療を行って、その後に手術をした方がより長生きできることが証明されているからです。
膵臓がんや胆道がんは周囲の血管へ浸潤している場合もありますが、血管外科専門医と協同して血管合併切除・再建を行い、根治的切除を目指しています。また、肝臓の合併切除が必要な場合は、術前に経皮的門脈塞栓術を施行して肝臓を肥大させ、より安全な手術を心がけています。
肝がんについては、術前の詳細な診断、肝機能評価、肝切除量を基に術式を決定しています。また、肝臓内科で行うラジオ波焼灼法を組み合わせて病巣を完全に取り除くこと目標としています。
胆石症や胆嚢ポリープについては腹腔鏡下手術を基本としています。炎症の程度が低いケースでは、単孔式(1つの創で手術を行う)を取り入れ、創部のよりよい整容性を目指しています。また,膵良性腫瘍(嚢胞性腫瘍や内分泌腫瘍など)や肝腫瘍の一部については、手術の安全性と術後の創部痛の軽減、整容性を十分に考慮し、患者さんと相談の上、腹腔鏡下手術を取り入れています。
2.化学療法(抗がん剤治療)
化学療法は、現在国内で行われている標準的な治療を中心に、術後補助化学療法のほか、進行・再発癌に対して、新しい分子標的薬を併用した化学療法も行っています。外来化学療法センターでがん化学療法認定看護師、薬剤師とともにチーム医療として安全で安心できる治療に心がけています。
また、臨床試験として最新の治療法を提示させていただき、患者さんの同意のもとに行う場合もあります。
3.地域連携
当院は岐阜県下で初めて認定された地域連携支援病院として、患者さんのかかりつけ医と密に連携をとって診療にあたっています。術後の投薬や採血等はかかりつけ医さんで行っていただき、当院でCTや内視鏡等の定期的検査を行う体制を可能な限りとっております。
また、5大がん(肺がん・乳がん・肝がん・胃がん・大腸がん)の地域連携パス(5大がん地域連携クリティカルパスの紹介ページへリンク)を数年前から岐阜市医師会とがん拠点病院で作製し、平成23年秋から本格運用を始めました。当科におきましても、胃がん・大腸がんで導入しており、開始あるいは外来受診にあたっては専門の5大がん地域連携パスコーディネーターが、詳しく説明させていただきます。
解説
腹腔鏡手術
『腹腔』とは『おなかの中の空間』のことを、腹腔鏡の『鏡』とは『カメラ』のことを意味します。つまり、腹腔鏡下手術では、腹腔鏡と呼ばれる棒のような、あるいは先端が曲がるカメラを『おなか』の中に挿入し、外科医の目のかわりにテレビモニターにおなかの中を映し出しながら手術を行います。
一方、おなかを開き外科医が自分の目で見ながら、手を直接おなかに入れて手術をする従来からの手術を腹腔鏡下手術に対して『開腹手術』と呼びます。
実際の腹腔鏡下手術では、腹腔鏡下手術専用の道具を使いながら、ふだんの開腹手術と同じように悪い臓器を切除したり、縫い合わせたりします。
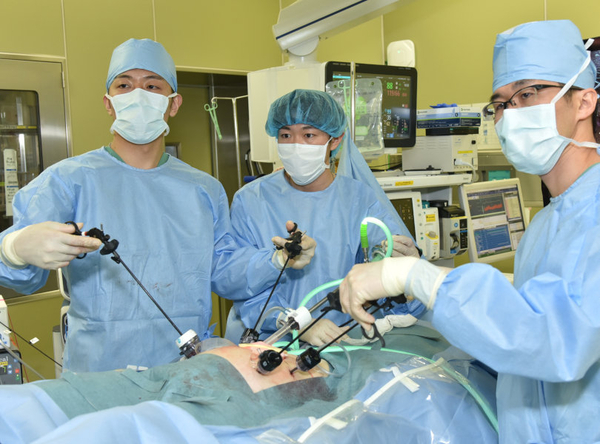
腹腔鏡下手術は1987年に海外で、1990年に日本で腹腔鏡下胆嚢摘出術から始まりました。1992年に健康保険が適用されるようになって急速に普及し、日本内視鏡外科学会の調査では、1995年頃からは胆嚢摘出術の約8割が腹腔鏡下に行われるようになっています。
1994年には、肺切除術・鼠径ヘルニア手術・婦人科手術、1995年には胃切除術・大腸切除術などが健康保険の適用となり、現在では、消化器系・呼吸器系・婦人科系・泌尿器科系などの様々な分野の鏡視下手術が健康保険の適用となっています。
腹腔鏡下手術の長所(利点)は、おなかを大きく切らず、数mmから数cmほど小さく切るだけで手術を行いますので、患者さんの手術後の痛みが非常に少ないことです。
痛みが少ないことから、術後早くから歩くことができます。また、手術後の胃や腸の動きの回復が開腹手術と比べて早く、食事が術後早くから開始できます。
従って、一般に退院も早く、日常生活や仕事などへの社会復帰も早くから可能となります。そして、腹腔鏡下手術の場合は数年もすると傷跡は目立たなくなり、傷跡を気にせずに温泉や海に行くことができる利点もあります。
一方、腹腔鏡下手術の短所(欠点)としては、今までのおなかを切る手術とは異なり、平面画像のテレビモニター画面を見ておこなう特殊な手術ですから、外科医には高度な技術が要求されます。
人間の指などで臓器に実際に触れることができないことや特殊な細い手術道具の使用法を外科医が習熟しなければいけないことなども手術を難しくしています。
また、開腹手術とは異なる様々な専用の手術器具が必要なことも短所の一つかもしれません。非常に細かい丁寧な手術操作のために、一般には開腹手術より手術時間が長くなります。
最近、臍の部分など一ヶ所だけを小さく切って行う単孔式腹腔鏡下手術が普及してきています。2007年に初めて、米国のグループが腹腔鏡下胆嚢摘出術に成功して以来、胆嚢摘出術を中心に急速に広まっている手術方法です。おなかを小さく数ヶ所切る従来からの腹腔鏡下手術に比べて、外科医にはより高度な技術が要求されますが、患者さんにとって傷が一つである利点は大きく、今後徐々に普及していくと思われます。
ロボット支援下手術
ロボット支援下手術は、腹腔鏡手術の弱点を克服し、利点をさらに進化させた手術方法です。術者の動きを忠実に再現する鉗子(かんし)をもったペイシェントカート(患者側で動く機械)を術者がサージョンコンソールで操作し、手術を行います。鉗子や腹腔鏡はロボットアームに固定されるため、安定した3Dハイビジョンで画像での操作が可能です。また、ロボットの鉗子による関節機能により、人間の手より広い可動域をもち、さらには手振れ防止機能も有しているため、腹腔鏡手術よりも精密で繊細な手術操作が可能です。そのため、胃がん手術において腹腔鏡手術よりも合併症を減らすことが期待されており、より患者さんの負担を軽減させる手術を提供できると考えています。
当院では、当初は泌尿器科領域から始まり、現在では、消化器外科、呼吸器外科、婦人科でも積極的に行え割れている手術手技です。当科では、2019年より手術支援ロボット「ダヴィンチXi」を用いた、「ロボット支援下胃切除術」を開始し、現在は胃がんに対する胃切除術を保険適用で受けていただくことができます。また、2021年より直腸がんに対しても「ロボット支援下直腸切除術」を導入しております。ロボット手術の適応に関しては、患者さんの全身状態やがんの進行度にもよります。ロボット手術に関連したご質問などは、担当医にご相談ください。

膵臓について
膵臓は胃の背中側にある臓器です。膵臓の右側は十二指腸とくっついており、左側には脾臓があります。膵臓の背中側には、肝臓に小腸からの血液を運ぶ血管(門脈)や副腎・腎臓・大動脈・大静脈・リンパ組織・神経などがあります。見た目は黄色の脂肪のようなやわらかい組織です。膵臓の中には膵液を運ぶための膵管が走っています。
膵臓の役割は主に二つあります。一つは膵液という消化酵素を作り、十二指腸に分泌することです。膵液は食べたものを吸収しやすくするための重要な消化酵素です。もう一つはインスリンなどのホルモンを作り、血中に流すことです。ホルモンはインスリンであれば血糖値を下げる効果、他にも胃酸の分泌をコントロールしたり、血糖値を上げたりするような役割の様々なホルモンを製造します。
ところで、膵臓の膵という漢字は、200年ほど前に、この臓器を表すためだけに日本で作成された漢字です。英語ではpancreasと表記します。ラテン語でpanは全ての、creasは肉という意味であり、膵のにくづき(月)=肉、萃=あつまり、すべてのという意味であり、pancreasをもとに漢字を作成したようです。なお、この「すべて肉」というのは、昔はこの組織が血管を支えるだけの肉としてしか認識されていなかったようです。
「胆石発作ですね」「胆嚢炎ですね」。上腹部痛で救急外来を受診したときに、医師から説明されることがあるかもしれません。この胆嚢って何なんでしょうか。
胆嚢は、胆管の途中についている袋状の臓器です。胆管は肝臓で作られる胆汁という消化液を十二指腸にまで流すための専用の管です。胆管は肝臓を形成する肝細胞から胆汁を受け取り、徐々に集まって肝臓の外に出てきます。出た後は1本の管となり、膵臓の中を通って、最後に膵管と一緒になって十二指腸につながり、胆管を流れてきた胆汁はここに流れ込みます。胆嚢は、胆管が肝臓から出てきてから膵臓の中に入り込むまでの途中に細い管でついている握りこぶし大程度の臓器です。高速道路の途中にある出入り口が一か所のサービスエリアのようなものです。
役割は、胆汁を一時的にためておいて、濃縮して、食事の際に収縮し胆汁を一気に十二指腸に流すというものです。ちなみに胆汁の役割は、食事の中の脂肪分を分解しやすくするというものです。胆汁の成分はビリルビン・胆汁酸塩・コレステロール・水でできています。このバランスが崩れることにより、胆石ができると言われています。この胆石が胆嚢の出口に詰まると、胆嚢の収縮の際に激しい痛み(胆石発作)が生じたり、胆汁が胆石などによりうまく流れなくなると、そこに菌が繁殖し胆嚢炎や胆管炎を引き起こします。
胆石や胆嚢炎の治療は外科手術により胆嚢を切除してしまうことが一般的です。なお、胆嚢を切除しても、胆汁は十二指腸に流れ込みますので大きな支障はありません。サービスエリアがなくても車は先に進めます。ただ、一時的に大量に濃縮した胆汁を流すことができなくなるので、脂肪分の非常に多い食事を大量に摂取した際に、消化不良=下痢をすることがあるかもしれません。
診療実績
※表は横スクロールできます
| 疾患名 | 手術法 | 2020 | 2021 | 2022 | 2023 | 2024 |
|---|---|---|---|---|---|---|
| 食道がん | 開胸手術 | 0 | 0 | 0 | 0 | 0 |
| 胸腔鏡下手術 | 1 | 7 | 6 | 4 | 1 | |
| 胃がん | 開腹手術 | 43 | 36 | 29 | 23 | 19 |
| 腹腔鏡下手術 | 18 | 14 | 12 | 6 | 3 | |
| ロボット支援手術 | 0 | 0 | 13 | 19 | 27 | |
| 大腸がん | 開腹手術 | 62 | 53 | 51 | 29 | 41 |
| 腹腔鏡下手術 | 79 | 91 | 95 | 69 | 50 | |
| ロボット支援手術 | 0 | 0 | 9 | 31 | 24 | |
| 肝臓がん(原発・転移性含む) | 開腹手術 | 18 | 30 | 22 | 13 | 13 |
| 腹腔鏡下手術 | 0 | 1 | 9 | 4 | 8 | |
| 膵腫瘍(良性・悪性含む)・胆管がん | 開腹手術 | 33 | 26 | 36 | 27 | 19 |
| 腹腔鏡下手術 | 0 | 2 | 12 | 5 | 2 | |
| 胆石症・胆嚢炎 | 開腹手術 | 12 | 20 | 20 | 7 | 6 |
| 腹腔鏡下手術 | 133 | 144 | 135 | 176 | 166 | |
| ヘルニア(鼠径・他のヘルニア含む) | 開腹手術 | 105 | 65 | 101 | 107 | 124 |
| 腹腔鏡下手術 | 63 | 62 | 49 | 70 | 46 | |
| 虫垂炎 | 開腹手術 | 13 | 8 | 3 | 2 | 6 |
| 腹腔鏡下手術 | 92 | 108 | 79 | 80 | 62 | |
| その他 | 265 | 288 | 251 | 252 | 225 | |
| 総手術件数 | 937 | 955 | 932 | 924 | 843 | |
※表は横スクロールできます
| 術式名 | 手術法 | 2021 | 2022 | 2023 | 2024 |
|---|---|---|---|---|---|
| 食道切除再建術 | 開胸手術 | 0 | 0 | 0 | 0 |
| 胸腔鏡下手術 | 7 | 6 | 5 | 1 | |
| 食道裂孔ヘルニア手術 | 開腹手術 | 0 | 0 | 0 | 0 |
| 腹腔鏡下手術 | 2 | 4 | 5 | 1 | |
| 食道バイパス術、他 | 2 | 1 | 0 | 0 | |
| 胃全摘術 | 開腹手術 | 13 | 6 | 14 | 6 |
| 腹腔鏡下手術 | 0 | 1 | 1 | 0 | |
| ロボット支援手術 | 3 | 0 | 3 | 7 | |
| 幽門側胃切除術 | 開腹手術 | 20 | 25 | 9 | 7 |
| 腹腔鏡下手術 | 3 | 8 | 1 | 3 | |
| ロボット支援手術 | 8 | 11 | 16 | 15 | |
| 胃手術、他 | 開腹手術 | 9 | 5 | 17 | 21 |
| 腹腔鏡下手術 | 4 | 5 | 5 | 4 | |
| 小腸切除術(悪性) | 開腹手術 | 7 | 4 | 0 | 1 |
| 腹腔鏡下手術 | 1 | 2 | 1 | 1 | |
| 回盲部切除術 | 開腹手術 | 9 | 7 | 5 | 7 |
| 腹腔鏡下手術 | 20 | 15 | 24 | 10 | |
| ロボット支援手術 | 0 | 0 | 0 | 3 | |
| S状結腸切除術 | 開腹手術 | 6 | 14 | 8 | 10 |
| 腹腔鏡下手術 | 26 | 28 | 13 | 12 | |
| ロボット支援手術 | 0 | 0 | 0 | 0 | |
| 結腸右半切除術 | 開腹手術 | 9 | 14 | 8 | 3 |
| 腹腔鏡下手術 | 11 | 24 | 13 | 11 | |
| ロボット支援手術 | 0 | 0 | 0 | 4 | |
| 結腸左半切除術 | 開腹手術 | 7 | 4 | 8 | 4 |
| 腹腔鏡下手術 | 3 | 4 | 3 | 5 | |
| ロボット支援手術 | 0 | 0 | 0 | 2 | |
| 横行結腸切除術 | 開腹手術 | 0 | 0 | 2 | 2 |
| 腹腔鏡下手術 | 0 | 0 | 2 | 3 | |
| ロボット支援手術 | 0 | 0 | 0 | 0 | |
| 結腸全摘術 | 開腹手術 | 0 | 1 | 1 | 0 |
| 腹腔鏡下手術 | 1 | 0 | 0 | 1 | |
| 腸閉塞手術 | 開腹手術 | 33 | 24 | 19 | 38 |
| 腹腔鏡下手術 | 3 | 2 | 1 | 11 | |
| 虫垂切除術 | 開腹手術 | 8 | 3 | 2 | 6 |
| 腹腔鏡下手術 | 108 | 79 | 80 | 62 | |
| 直腸切断術 | 開腹手術 | 0 | 0 | 0 | 0 |
| 腹腔鏡下手術 | 6 | 5 | 0 | 0 | |
| ロボット支援手術 | 0 | 0 | 2 | 3 | |
| 低位前方切除術 | 開腹手術 | 1 | 4 | 2 | 2 |
| 腹腔鏡下手術 | 11 | 9 | 7 | 4 | |
| ロボット支援手術 | 3 | 7 | 21 | 7 | |
| 高位前方切除術 | 開腹手術 | 2 | 3 | 4 | 3 |
| 腹腔鏡下手術 | 11 | 8 | 6 | 2 | |
| ロボット支援手術 | 0 | 0 | 7 | 5 | |
| ハルトマン手術 | 開腹手術 | 19 | 10 | 15 | 9 |
| 腹腔鏡下手術 | 0 | 5 | 0 | 2 | |
| ロボット支援手術 | 0 | 0 | 1 | 0 | |
| 痔核・痔瘻手術 | 27 | 11 | 25 | 11 | |
| 肝切除術 | 開腹手術 | 34 | 25 | 13 | 13 |
| 腹腔鏡下手術 | 1 | 7 | 4 | 8 | |
| 胆嚢摘出術 | 開腹手術 | 20 | 20 | 7 | 6 |
| 腹腔鏡下手術 | 144 | 135 | 176 | 166 | |
| 膵頭十二指腸切除術 | 開腹手術 | 14 | 13 | 13 | 17 |
| 腹腔鏡下手術 | 0 | 0 | 0 | 0 | |
| 膵体尾部切除術 | 開腹手術 | 9 | 7 | 9 | 2 |
| 腹腔鏡下手術 | 1 | 9 | 4 | 2 | |
| 膵全摘術 | 開腹手術 | 1 | 0 | 0 | 0 |
| 腹腔鏡下手術 | 0 | 0 | 0 | 0 | |
| 脾臓摘出術 | 開腹手術 | 2 | 2 | 0 | 2 |
| 腹腔鏡下手術 | 0 | 0 | 0 | 0 | |
| 鼠径ヘルニア手術 | 鼠径部切開 | 60 | 73 | 96 | 83 |
| 腹腔鏡下手術 | 54 | 42 | 59 | 57 | |
| 腹部ヘルニア手術 | 開腹手術 | 3 | 10 | 6 | 8 |
| 腹腔鏡下手術 | 2 | 3 | 8 | 3 | |
| その他手術 | 207 | 227 | 175 | 167 | |
| 総手術件数 | 955 | 932 | 926 | 843 | |









