概 要
腎臓病は一般の方にはなじみの薄い病気です。
腎臓の働きが著しく低下する末期腎不全になると老廃物が体内に溜り、初めて色々な臨床症状が出てきます。
それまではほとんど症状がない「沈黙の臓器」の一つです。
症状が出現した後からでは、透析療法(血液透析・腹膜透析)、腎移植など腎代替療法が主体になります。
腎代替療法を必要とする患者さんを減らすために、慢性腎臓病(CKD)という概念が提唱されています。CKD患者さんは日本に1000万人以上とされ、新たな国民病と言われています。生活習慣病(高血圧,糖尿病など)などとの関連も深く,誰もがかかる可能性のある病気であり、早期発見・早期治療が大切となります。
検尿異常から腎代替療法まで、腎臓病全体を扱うのが腎臓内科です。
尿検査で異常が続く方には腎生検、軽度腎機能低下の方には腎臓病教育入院、腎機能低下が進んでしまった方には腎代替療法をお勧めしています。
当科では、かかりつけ医と連携しながら診療を行っていきます。新規に受診される際は紹介状、血圧手帳、お薬手帳などをお持ちください。
スタッフ
 |
|
|---|
|
|
|
|
|
|
|
非常勤医師
|
診療内容
・腎炎、腎症、ネフローゼ症候群
・腎不全(急性腎不全、慢性腎不全)
・慢性腎臓病(かかりつけ医と連携)
・腎代替療法(血液透析、腹膜透析、腎移植)
※腎移植は概要をご説明し、連携施設へご紹介します。
※血液浄化療法については、腎臓病・血液浄化センターのページをご参照ください。
腎臓病教育入院について
おもにCKDステージ3b~5(eGFR45未満)の方が対象となります。
3泊4日(原則火曜午後入院・金曜午前退院)の日程で行います。
・慢性腎臓病について資料とビデオを用いた学習
・腎臓食(低蛋白食・減塩)を食べていただいたうえで、栄養士から食事指導
・内服薬の説明と、治療における意義について薬剤師より説明
・腎代替医療のうち、血液透析・腹膜透析の見学と、年齢により腎移植についての説明
・今後腎機能が悪化したときに利用できる制度についての説明などがあります。
ご希望される方は、かかりつけ医の紹介状とお薬手帳を持参して腎臓内科を受診してください。
腎臓内科医師の診察を行ったうえで入院日などの計画を立てます。
栄養相談は、食事を作る方と一緒に受けてください。できれば入院前に、普段の食事をカメラなどで撮ってくるか、メモに書き出してください。
入院中に行う検査結果などは後日外来でご説明したうえで、かかりつけ医への通院へ戻っていただきます。
積極的治療による効果が期待される腎疾患について
IgA腎症
健康診断の検尿異常で腎生検を行った場合の約半数はIgA腎症と診断されています。臨床症状は現れにくく,検尿異常が続き次第に腎機能が低下,最終的には診断されてから20年経過すると約40%の方が末期腎不全となり腎代替療法(透析や腎移植)が必要になります。高血圧,蛋白尿の持続,腎機能低下は末期腎不全になりやすい事も判明しています。
腎機能の長期的予後を改善することを目的に,できるだけ早く両側扁桃摘出術と副腎皮質ステロイドパルス療法を組み合わせた治療を行うことで,1年後には半数の方の検尿異常を消失させることがわかってきました。検尿異常の消失が腎不全の抑制効果につながると考えられています。
常染色体優性多発性嚢胞腎(じょうせんしょくたいゆうせいたはつせいのうほうじん)
腎臓や肝臓に嚢胞(液体の詰まった袋)がたくさんできて大きくなる遺伝性の病気です。脳出血の原因となる脳動脈瘤ができやすいこともわかっています。腎臓に嚢胞が増え大きくなってくると,お腹が張ってきます。嚢胞への細菌感染を繰り返し起こす方もみられます。
腎機能は徐々に低下していき,最終的に腎代替療法(人工透析など)が必要になる場合があります。透析導入後も嚢胞は大きくなり続けることが多く,外科的治療を必要とすることもあります。
平成26年よりトルバプタンによる治療が保険認可されました。トルバプタンは腎嚢胞の増大を抑え,腎機能低下速度を遅くすることが期待できます。また腎機能が大きく低下する前に治療を開始したほうが効果は高いとされています。
トルバプタンの治療は,専門医による事前検査で適応する方のみ,受けることができます。治療の開始・変更時には入院が必要です。
Fabry病(ファブリー病)
全身の細胞に存在するαガラクトシダーゼAという酵素の活性が欠損または低下することにより生じる先天性疾患です。全身臓器が障害される典型的(古典型)や,心臓のみが障害される心型,腎臓障害が主な腎型などがあります。男性に多いですが,女性にも発症することがあります。腎臓内科では主に腎型を扱います。
全身型の症状としては,幼少時より四肢末端の痛みの発作(四肢末端痛)や,皮膚、特に腹部や外陰部に赤暗紫色の皮疹(被角血管腫)が出現します。汗をかきにくい症状(低汗症)や角膜混濁も出現します。加齢に伴い,尿蛋白などの腎臓機能障害が出現して,次第に腎不全の状態になります。心臓肥大,不整脈などの心臓機能障害や,一過性脳虚血発作,脳梗塞(特に多発性小梗塞)などの脳血管障害も出現します。腹痛,嘔気,嘔吐,下痢,便秘などの消化器症状,立ちくらみなどの自律神経障害,人格変化,うつ症状などの精神症状,難聴などの聴覚障害も多く認めます。女性は男性に比べて症状が軽いことが多いです。
治療は,腎臓機能障害が進行して腎不全になった場合,腎代替療法(透析,腎移植)を行うことになります。平成16年より遺伝子組み換え技術を用いてαガラクトシダーゼA酵素蛋白を補充する治療が可能となりました。この治療法は,酵素蛋白を2週間に1回点滴で投与するものです。効果については,各臓器に不可逆的な変化が生じる以前の早期に治療を開始することにより,臓器障害・症状の改善や進行抑制が可能であるとされています。
診療実績
腎生検
※表は横スクロールできます
| 平成25年 | 平成26年 | 平成27年 | 平成28年 | 平成29年 | 平成30年 | 平成31年/ 令和元年 |
令和2年 | 令和3年 | 令和4年 | 令和5年 | 令和6年 | |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| IgA腎症・IgA血管炎 | 12 | 10 | 1 | 5 | 5 | 7 | 13 | 10 | 14 | 18 | 14 | 22 |
| 腎硬化症(良性・悪性含む) | 0 | 0 | 0 | 2 | 5 | 5 | 1 | 4 | 4 | 5 | 4 | 8 |
| 血管炎(半月体形成性腎炎など) | 3 | 3 | 1 | 4 | 4 | 5 | 3 | 1 | 4 | 1 | 2 | 3 |
| 尿細管間質性腎炎 | 0 | 4 | 4 | 3 | 1 | 0 | 3 | 2 | 2 | 4 | 2 | 4 |
| 膜性腎症 | 1 | 2 | 1 | 2 | 0 | 2 | 1 | 2 | 4 | 2 | 3 | 4 |
| 微小変化群 | 1 | 2 | 4 | 1 | 2 | 0 | 0 | 3 | 0 | 3 | 4 | 2 |
| ループス腎炎(全身性エリテマトーデス) | 2 | 1 | 1 | 3 | 1 | 0 | 1 | 1 | 0 | 2 | 4 | 2 |
| 糖尿病性腎症 | 1 | 1 | 0 | 1 | 1 | 2 | 1 | 2 | 1 | 3 | 1 | 0 |
| non-IgAメサンギウム増殖性腎炎 | 3 | 0 | 1 | 1 | 0 | 1 | 1 | 1 | 0 | 4 | 0 | 2 |
| 巣状糸球体硬化症 | 0 | 2 | 0 | 0 | 1 | 0 | 0 | 1 | 4 | 0 | 2 | 1 |
| 基底膜菲薄化症候群 | 3 | 0 | 0 | 0 | 2 | 0 | 0 | 0 | 1 | 0 | 0 | 2 |
| アミロイドーシス | 0 | 0 | 0 | 0 | 0 | 0 | 1 | 1 | 1 | 1 | 1 | 0 |
| 膜性増殖性糸球体腎炎 | 0 | 0 | 0 | 1 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 1 |
| IgG4関連腎臓病 | 0 | 0 | 0 | 1 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| Alport症候群 | 1 | 0 | 1 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| その他 | 1 | 3 | 0 | 0 | 2 | 7 | 6 | 8 | 4 | 9 | 6 | 9 |
| 合計 | 28 | 28 | 14 | 24 | 24 | 29 | 31 | 36 | 39 | 52 | 43 | 60 |
新規血液浄化療法(血液透析・腹膜透析・アフェレーシス療法)
年間平均約100名(急性血液浄化を含む)
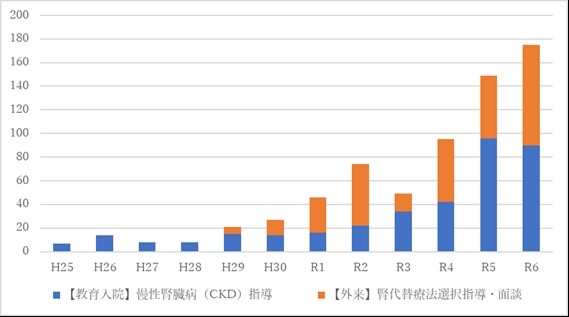
腎臓病教育入院(2013年3月より開始)
腎不全看護外来〔CKD外来指導,腎臓病療法選択〕(2017年9月より開始)
岐阜市民病院では腎臓内科(腎臓・膠原病内科)に興味のある初期研修医・専攻医(後期研修医)を募集しています
詳しくは専用ページをご参照ください。
病院見学や研修のご相談も随時受け付けています。
病院見学のご案内をご参照ください。
岐阜市民病院での内科専攻医(後期研修)をお考えの方へ
※腎臓内科(腎臓・膠原病内科)重点研修について説明をさせていただきます。
腎疾患の内科的診療を受け持ち、急性・慢性腎疾患、保存期・末期腎不全の診断と治療を行います。
他の内科部門と協力しつつ診療にあたります。腎移植については腎代替療法の1つと理解し、適切に患者とその家族に情報提供を行い療法選択のうえで連携施設へ紹介することとなります。
腎臓内科の枠にとらわれず、総合的な内科診療能力を備えた医師の育成を目標にしています。
主な診療・研修内容
- 腎炎・ネフローゼ症候群の診断治療
- 急性腎障害の診断治療
- 膠原病などに伴う腎障害の診断治療
- 保存期腎不全の診断・管理と腎代替療法への療法選択までの関与
- 急性血液浄化療法や血漿交換・吸着療法などの血液浄化療法の適応判断
研修プログラムと達成目標
上記診療経験を通じて、
- 外来および入院の腎臓内科診療、診断・治療方針決定を行う
- 専門医収得に十分な内科全般の症例を経験する
- 積極的な学会発表を行う
ことが目標となります。
岐阜市民病院腎臓内科の特徴
・日本腎臓学会研修施設、日本透析医学会認定施設
腎臓専門医3名(うち指導医1名)、透析専門医2名(うち指導医1名)が常勤で在籍し、症例毎に十分な指導体制をとれるようにしています。
・日本リウマチ学会専門研修認定教育施設(新専門医制度)
2019年度に認定されたのは全国で268施設、岐阜県内では4施設のみです。総合診療・膠原病内科と協同して診療しています。リウマチ専門医は4名(うち指導医3名)が在籍しています。
積極的な学会発表
経験症例を丹念に評価することで、多くの学会発表につなげています。
内科学会・腎臓学会・透析医学会・リウマチ学会のほか、腹膜透析医学会・アクセス研究会・サイコネフロロジー研究会・腎臓リハビリテーション学会・アフェレーシス学会、感染症学会などで筆頭演者を務めることができ、発表は十分な指導を受けながら行うことが可能です。
日本内科学会東海地方会においては、2013年以降7題の優秀演題賞の表彰を受けており、若手医師の指導に努めています。
腎臓内科としての膠原病や移植療法への関与
膠原病性腎疾患が腎障害の原因となることも多く、膠原病内科医(リウマチ医)としての経験を得ることが重要です。専門医取得が目標となります。
腎移植については腎代替療法の1つであり、腎臓診療に携わる上で十分な理解が必要です。連携施設での研修にも対応しています。
おわりに
腎障害は他の臓器障害の原因となります。
逆に循環器・呼吸器・消化器など重要臓器の機能異常はしばしば腎不全を続発させたり、多臓器障害の一部として腎不全を生じることもよく経験します。
これらの病態に適切に対応するため、内科医として幅広く症例を経験する過程で、他科・他院との連携をとりつつ診療できるコミュニケーション能力も習得できます。
また働き方改革の一環として、医師としての研鑽と、プライベートな時間を両立する勤務体制の構築を模索し、段階的に整備してきています。
総合的な内科診療能力を備えた腎臓内科医を目指し、一緒に勉強しようとされる方をお待ちしています。









