概要
泌尿器科は主に尿路と男性性器を診療する科です。尿路とは腎臓・尿管・膀胱・尿道をいい、男性性器とは精巣・精巣上体・精管・(陰嚢)・前立腺・精嚢・陰茎をいいます。その他、副腎疾患や女性の骨盤内臓器脱(性器脱)なども診療対象です。
スタッフ紹介
 |
|
|---|
|
 |
|
|---|
診療内容
疾患としては、悪性腫瘍 (副腎腫瘍・腎癌・腎盂尿管癌・膀胱癌・前立腺癌・精巣癌など)、炎症性疾患(腎盂腎炎・膀胱炎・尿道炎・前立腺炎・精巣上体炎など)、機能障害(神経因性膀胱・勃起不全など)、尿路結石症(腎結石・尿管結石・膀胱結石など)、前立腺肥大症、尿路外傷、先天異常(停留精巣など)があります。これらの一般泌尿器科疾患の診断治療はもちろん、女性の尿失禁や骨盤内臓器脱などのQOL(quality of life:生活の質)疾患の診断治療も積極的に行っています。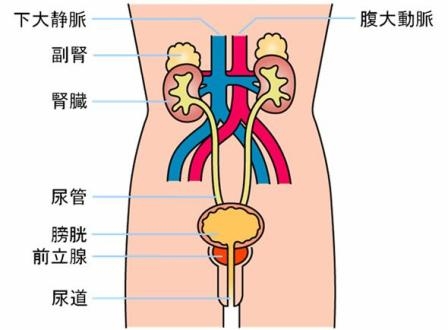
特色
最新の医療情報を注視することで、めざすのは「疾患治療とQOL(生活の質)の追求」です。病気の治療だけでなく、副作用が少なく、治療後は早期に日常生活や社会復帰ができることを目標としています。
低浸襲性の内視鏡手術を行うことや、開腹が必要な手術においてはより小さな切開創でおこなうことで、早期回復をめざします。
また、出血の予想される待機手術では自己血(患者さん自身の血液)貯血することで、他人血輸血によるリスクの軽減をはかっています。
診療においては原則、主治医制をしいていますが、科内カンファランスで個々の情報を共有することでチーム医療を心がけるとともに、患者さん個人の治療選択を重視し、標準治療を提供します。
また、周辺医療施設とも密に連携し、がん拠点病院および地域支援病院として地域医療に貢献するように努力しています。
→ 周囲の医療施設とも密に連携し、がん拠点病院および地域支援病院として地域医療に貢献するように努力し、以下の泌尿器科疾患の地域連携パスを運用しています
- 岐阜地域の開業医の先生方と医師会を通して診療連携を行っています
- PSA検診地域連携パス
- 前立腺肥大症、排尿障害地域連携パス
- 尿路上皮癌治療地域連携パス
- 前立腺癌治療地域連携パス
- がん拠点病院として地域の先生方と協力して治療を行っています
- 岐阜県がん統一パス(前立腺癌術後)
尿路・性器癌の治療内容
1)腎癌
腎癌は抗癌剤や放射線治療抵抗性であるため、外科的切除が基本です。
根治的腎摘出術が第一選択ですが、小径腎癌では腎機能を温存する腎部分切除術も選択されます。可能な症例は、低侵襲手術である腹腔鏡下腎摘出術や腹腔鏡下腎部分切除術を積極的に施行しています。
転移を有する場合でも外科的治療可能な場合は腎摘出術。摘出不可の場合は分子標的薬または免疫チェックポイント阻害剤などを使用して治療を行います。
2)腎盂尿管癌
転移のない場合は腎尿管全摘出術をおこないます。可能な症例は、低侵襲手術である後腹膜鏡下腎尿管全摘出術を積極的に施行しています。遠隔転移を有する場合は化学療法や放射線療法の集学的治療をおこないます 。
3)膀胱癌
- 表在性膀胱癌(腫瘍が粘膜下結合組織にとどまるもの)
経尿道的膀胱腫瘍切除術(TUR-Bt)。術後、補助治療として抗癌剤やBCG膀胱内注入を行う場合があります。また、確実に腫瘍を切除するために、当院では5-アミノレブリン酸を使用したTUR-Btを施行する場合もあります。 - 浸潤性膀胱癌(腫瘍が筋層に浸潤しているもの)
基本的には膀胱全摘出術、症例によっては膀胱部分切除術も考慮します。
膀胱全摘後の尿路変更術は (1)回腸導管 (2)代用膀胱 (3)尿管皮膚瘻 を年齢や全身状態を考慮して選択します。 - 膀胱上皮内癌(CIS)ではBCG膀胱注入を第一選択として、治癒がみとめられなければ膀胱全摘出術を行います。
- 転移のある場合は化学療法や放射線療法の集学的治療をおこないます 。
4)精巣癌
高位精巣摘出術をおこない、組織型を確定しその後の治療方針を決定します。 転移のある場合は抗癌剤あるいは放射線治療を行います。
5)前立腺癌
前立腺癌は、前立腺生検を施行して確定診断をつけます。治療に当たっては、その病期、悪性度により治療の有効性、合併症を患者に十分説明した上で治療法を選択します。病状によりその治療法の単独あるいは併用を行っています。
- 待機療法
PSA値がさほど高値で無く悪性度が高くない場合、さし当たって前立腺癌に対する治療を行わず、PSA値を厳重に定期的に経過観察し、PSA値がある程度上昇するようであれば癌に対する治療を開始します。 - 手術療法
前立腺、精嚢腺を摘出し、膀胱と尿道を吻合する前立腺全摘術を施行しています。以前は開腹手術で施行していましたが、2017年に手術支援ロボット「ダヴィンチXi」を導入しましたので、それを使用して手術を行っています。合併症の有無にもよりますが、概ね平均余命10年以上の年齢を対象としています。 - 放射線療法
全身的な合併症のため手術ができない方、あるいは手術を望まない方に前立腺への外照射(IMRT)を行っています。小線源療法を希望される場合は他施設を紹介します。
放射線治療では、照射後の直腸出血が問題になるため、それを少しでも減らすために、ハイドロゲルスペーサー(SpaceOAR)を入れて合併症を減らすようにしています。
骨転移に対してはアルファー線と呼ばれる放射線を出す放射性物質を注射して、転移部に集積させて、骨転移の増殖を抑える治療も施行しています。 - 内分泌療法
精巣での男性ホルモンの分泌を抑制するいわゆる去勢療法と、男性ホルモンが前立腺に取り込まれるのを抑制する抗アンドロゲン剤の内服を単独あるいは併用で行 います。
去 勢療法は、外科的に両側精巣を摘出する方法と、注射の2通りがあります。転移を認め手術療法や放射線療法の根治的治療が望めない場合、あるいは 平均余命が10年以下と予測される症例に行っています。上記内分泌療法にても病状が進行する場合には新規ホルモン剤を投与します。 - 抗癌剤
内科的治療として当初から行われることはありません。内分泌療法が無効の場合にドセタキセルを中心とした抗癌化学療法を行っています。
局所限局癌では1‐4の治療選択があり、年齢・全身状態などを考慮して検討しますが、最終的には患者さん本人の意思を尊重します。
局所進行癌では内分泌治療に加えて、手術や放射線治療も選択されます.
転移のある場合は内分泌治療を行います。
その他泌尿器疾患
1)尿路結石症
痛みを伴う尿路結石の多くは自然排石されますが、尿路閉塞が高度な症例や6mm以上の結石では自然排石が困難な場合が多いです。このような症例には手術治療が必要で、腎結石や上部尿管結石には体外衝撃波結石破砕術(ESWL)、大きな腎結石症例では経皮的腎結石摘出術(PNL)、中部・下部尿管結石には内視鏡手術(TUL)が第一選択です。最近では腎結石、上部尿管結石に対しても軟性尿管鏡を使用した内視鏡手術(fTUL)を積極的に施行しています。また、大きな腎結石や上部尿管結石に対しては、PNLとfTULを併用して、できるだけ少ない手術回数で結石を摘出するようにしています。
ESWL(体外衝撃波結石破砕術)治療の終了について
2024年9月をもってESWLの治療を終了することになりました。
結石治療に関して、尿管鏡の軟性化、細径化が進歩し、レーザー装置の導入により、内視鏡下での結石の破砕、破砕片の回収が確実に行えるようになり、この数年ESWLの治療よりも内視鏡治療が著しく増加しています。当院でもESWLの治療を施行していましたが、2016年までは年間150例前後の症例を施行していましたが、2017年よりは30-40例程度に激減しました。2024年に当院のESWL装置は耐用年数を迎え、稼働件数が激減していることも鑑み、2024年9月をもってESWLの治療を終了することになりました。今後はESWLを希望される患者さんは近郊の治療可能な施設へご紹介します。
2)骨盤臓器脱(性器脱)・腹圧性尿失禁
膣から膀胱・子宮などが下垂し、膣外に脱出するものが骨盤臓器脱です。咳・くしゃみ・運動などで腹圧がかかった時に尿漏れがおこるものが腹圧性尿失禁です。 いずれも経産婦婦に多い疾患で、加齢・出産・肥満などが原因で骨盤底筋がゆるむことが原因といわれています。
腹圧性尿失禁の程度を知るにはパッドテストが有用です。軽症の尿失禁には骨盤底筋訓練が 有効です。重症の腹圧性尿失禁や骨盤臓器脱には手術治療をおこなっています。人工テープや人工布を用いて補強する手術(TVT・TVM手術)をおこなって います。
骨盤臓器脱に対するTVM手術は従来手術のような子宮摘出や膣壁縫縮とちがい、膣壁を人工布を用いて面で補強することにより、再発が少なく、膣壁 が温存されるため性交も可能です。また、経膣操作による手術ですので入院期間は7日間程度です。
3)前立腺肥大症(BPH)
前立腺肥大症は高齢男性に最も多い排尿障害の原因疾患です。前立腺癌とちがい良性疾患です(前立腺肥大症が前立腺癌になることはありませんが、前立腺肥大症 と前立腺癌が合併していることはあります)。
高齢化の進行とともに患者数も増加しています。60歳男性の50%、85歳男性においては90%に認められ、 約1/4に症状が出現します。IPSSを用いた自覚症状の評価と尿流率測定、残尿測定、超音波検査による前立腺の大きさ測定などによる客観的評価で診断し重症度を判断します。治療は重症度により薬物治療(α遮断薬など)、手術療法(内視鏡下手術、レーザー手術など)があります。手術療法は経尿道的前立腺手術(TUR-P)や経尿道的前立腺レーザー核出術(HoLEP)などがあります。当院ではHoLEPを積極的に行っています。その理由としては、HoLEPはTUR-Pに比べて術中の出血が少なく、数年後の腺腫の再発が少ないためです。
4)過活動膀胱(OAB)
過活動膀胱は尿意切迫感を有し、通常は頻尿を伴います。時には切迫性尿失禁をともなうこともある状態です。もちろん、膀胱炎や尿路癌、尿路結石などの疾患は 除外されます。
治療は行動療法と薬物治療があります。行動療法には過剰な水分摂取やカフェイン摂取をひかえるなどの生活指導、膀胱容量をふやす膀胱訓練、尿道括約筋を鍛錬する骨盤底筋訓練があり、薬物治療としては抗コリン剤が有用です。
泌尿器関連用語の説明
1)PSA(前立腺特異抗原)
PSAは前立腺癌の早期診断に有効な血液検査です。PSA検診の普及により、排尿障害などの自覚症状が無く、PSA異常で受診される患者さんが増加しています。PSA異常の方には前立腺生検による病理組織検査をお薦めしています。
2)前立腺生検
前立腺生検には経直腸前立腺生検法と経会陰前立腺生検法があります。10箇所以上の多箇所生検がガイドラインで推奨されています。当院では原則的には経会陰生検で16箇所生検を行なっています。また、最近ではMRIで所見がある患者さんにはMRI超音波融合前立腺生検を施行しています。
経会陰生検では尿道腹側の前立腺の採取が可能であり、腹側前立腺がんの見落としが少ないことが特徴です。サンプリング数も多いため、サドルブロック(脊椎麻酔)で行っているので、1泊入院が必要です。
3)国際前立腺症状スコア(IPSS)
前立腺肥大症が疑われる方の症状を定量的に評価するツール。重症度診断は治療方針の決定や治療効果の評価に有用です。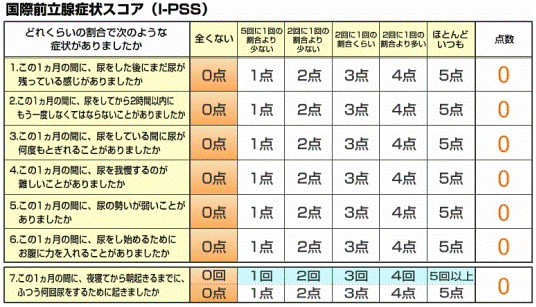
重症度 軽症:IPSS 0-7 、中等症:8-19、重症:20-35
他の検査も必要ですが、中等症以上は薬などの治療が必要です。薬物治療に反応しない重症例は手術の適応と考えられます。
4)膀胱訓練
「トイレが近いから」「もれたら心配だから」といって、頻繁に排尿を繰り返していると膀胱のふくらみが悪くなり、ますます頻繁にトイレに行きたくなってしまいます。膀胱訓練では、排尿を我慢する練習を行い、尿漏れ、頻尿の改善を図ります。
成人の正常な排尿とは
1回の排尿量 200~400mL(コップ約1杯~2杯分)
1回あたりの排尿時間 20~30秒
1日の排尿量 1,000~1,500mL
1日の排尿回数 5~7回
排尿間隔 3~5時間に1回(起きている間)
健常な成人の場合、約150~200mlくらい膀胱内に尿がたまると尿をしたい感じが出てきて、300~500mlになるまで我慢をすることができます。膀胱訓練では尿をためる力が弱くなっている膀胱を広げるために排尿を我慢します。
尿 意を感じた時に、骨盤底筋をしめたり、尿道口を押さえるなどして、排尿を我慢し、トイレ以外のことを考えて気を紛らわし尿意が収まるのを待ちます。それを 繰り返すことでトイレの間隔を延ばしていきます。最初はあまり我慢が出来ないかもしれませんが継続していくことで効果が出てきます。
水分摂取は1日約1.5~2.0lを目安にします。アルコールやカフェインが含まれる飲料は利尿効果がありますのでなるべく控えましょう。また、骨盤底筋体操を併せて行うことで排尿を我慢しやすくなります。
膀胱炎がある場合は膀胱訓練をお勧めできないので心配な方は一度泌尿器科を受診してください。
5)骨盤底筋訓練
骨盤の底にハンモック状に存在する筋肉を総称して骨盤底筋群といいます。 骨盤底筋群は膀胱、子宮、直腸など骨盤の中にある臓器を支える役目をしています。 出産や加齢により骨盤底筋がゆるみ、尿もれの原因となります。
骨盤底筋体操は骨盤底筋群を鍛えることで尿もれの改善をはかることを目的とします。
骨盤底筋を意識する方法
- 排尿の途中で尿を止める 。
- おなかに力を入れないようにして、肛門を締める
- 腰を掛けた姿勢で握りこぶしを膝や内ももで挟む。
運動の方法
- 体の力を抜いて数回腹式呼吸を行い、リラックスします。
- 骨盤底筋をきゅっと締めたり、緩めたりし、これを2~3回繰り返します。
- ゆっくりぎゅうっと締め、3秒間ほど静止します。その後、ゆっくり緩めます。これを2~3回くり返します。
- 5分間程度から始めて、慣れてきたら10分くらいにだんだん増やしていきましょう。
- 効果が出始めるのに1か月から半年くらいかかることもありますが、継続することが大切です。 毎日コツコツと続けましょう。
下図のようにいろいろな姿勢で体操を行うことができます。本や新聞を読みながら、テレビを見ながら、バスや電車に乗りながらというように何かのついでに行って無理のないように継続していきましょう。
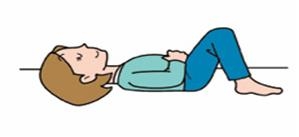 |
仰向けの姿勢で |
 |
机にもたれた姿勢で ・机のそばに立ち、足を肩幅に広げます。 ・手も肩幅に広げ、机につけます。 ・体重を腕に乗せ、背中はまっすぐにのばし、顔をあげ前を見ます。 |
 |
座った姿勢で ・床に足をつけて肩幅に開きます。背中をまっすぐにのばし、顔をあげて前を見ます。 |
 |
ひじ、ひざをついた姿勢で ・床にひざをつき、クッションの上に肘を立てます。 |
6)排尿日誌
排尿日誌をつけることで、排尿回数(頻尿、夜間頻尿など)・飲水量と排尿量のバランス・尿漏れの状況を知ることができます。
排尿日誌のはじめ方
- 準備するもの
-記録用紙※1、計量カップ※2、パッド※3、時計、はかり - 1日を朝起きてから翌朝起きるまでとします。3~7日間程度日誌をつけると良いとされていますが、まずは1日つけてみましょう。
- 排尿の時刻・実際に尿が出たかどうか・尿量・尿失禁の有無・尿意の切迫感の有無・水分摂取量を記録用紙に記入します。
- 常におむつを使用している場合は、排尿量=使用後のおむつの重さ-使用前のおむつの重さ とします。
※1 排尿日誌の記録用紙は当院泌尿器科以外でも泌尿器科開業医に準備してあります。
※2 尿量を測るため50ml刻みで300~500mlのものが良いでしょう。プラコップに目盛をつけて代用することもできます。
※3 パッドは使用前に重さを計測してメモしておきましょう。
〈排尿日誌の記入例〉
※表は横スクロールできます
| 時間 | 排尿 | 尿量 | 切迫感 | もれ | 備考 水分摂取量 |
|
|---|---|---|---|---|---|---|
| AM PM |
6時30分 | ○ | 200 ml | 水コップ一杯 | ||
| AM PM |
8時30分 | ○ | 80 ml | お茶湯のみ一杯 | ||
| AM PM |
11時50分 | ○ | 100 ml | ○ | ○ | 少しもれあり |
| AM PM |
14時30分 | ml | ○ | パッド交換 50g |
||
| AM PM |
15時00分 | ml | お茶湯のみ一杯 | |||
| AM PM |
時 分 | ml |
7)パッドテスト(60分法)
パッドをつけて45分間おなかに圧のかかる動きをすることで腹圧性尿失禁の有無と、その程度を知ることができます。
- 準備するもの
- パッド※1、はかり、500mlの水またはお茶、時計、メモ用紙 - 開始する時間は食後2時間程度経ってからが良いでしょう。
- テストのながれ
(1)パッドをあてて、500mlの水を飲む(15分間安静にする)
(2)30分間散歩をする。階段を上り下り1階分を含める。
(3)15分間で以下5つの動作をする
- 椅子に座る、立ち上がる10回
- 足を肩幅に開き少し腰を落とした姿勢で強く咳き込む10回
- 手足を振りながら足踏みする1分間
- 床に置いたものを拾う動作10回
- 水道の水を流し、手を洗う1分間
(4)パッドの重さをはかる。尿もれ量=使用後のパッドの重さ-使用前のパッドの重さ
※1 パッドは使用前に重さを計測してメモしておきましょう。
もれの量で失禁の程度が判定できます。
| 0g~2.0gまで | 問題なし |
| 2.1g~5.0gまで | 軽度尿失禁 |
| 5.1g~10gまで | 中等度尿失禁 |
| 10.1g~50gまで | 高度尿失禁 |
| 50.1g以上 | 極めて高度尿失禁 |
引用参考文献:知っておきたいオシッコの話
8) 5-アミノレブリン酸を使用したTUR-Bt
通常のTUR-Btでは、白色光のライトを照らしながら内視鏡にて腫瘍を切除します。みえるものに関してはすべて切除しますが、それでも何度も再発することが問題になります。これは、小さな病変や平坦な病変では白色光では見逃したりするためといわれています。
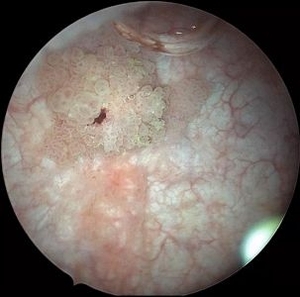
5-アミノレブリン酸は、手術の前に内服することにより、手術時に膀胱がんに青色光を当てると膀胱がんが赤く光ります。(図参照)
 |
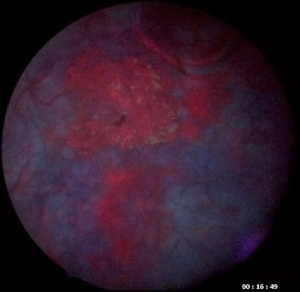 |
| 白色光での膀胱癌 | 青色光にて赤く光る膀胱癌 |
このため5-アミノレブリン酸を使用したTUR-Btは、これまでの内視鏡では確認することが困難であった小さながんや平坦ながんなどを、青色光で赤く光らすことにより、見落とすことなく、より適切に診断し、より確実に摘出することができます。そのため手術後の膀胱がんの再発を減少させることが大いに期待されています。
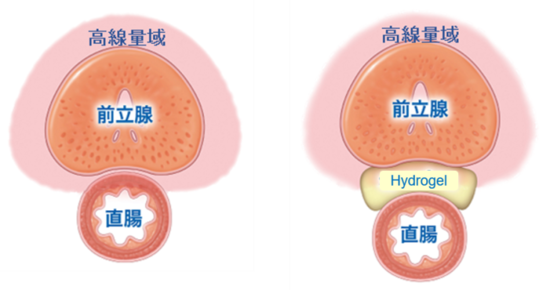
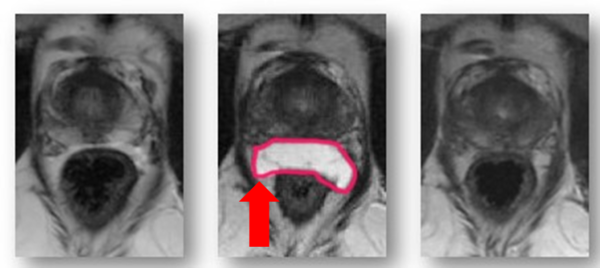
9)ハイドロゲルスペーサー(SpaceOAR®)
前立腺癌の治療として放射線療治療は根治治療として定着しいます。しかし、放射線治療の有害事象としては、直腸に高線量の放射線が当たることにより直腸炎などがあります。ハイドロゲルスペーサーは、図のように直腸と前立腺の間に注入することによりスペースができて、直腸への高線量の放射線が当たらなくすることができます。
 |
|
| スペーサーなし | スペーサーあり |
これにより直腸炎などの有害事象が減らすことができます。
また、ハイドロゲルスペーサー(赤矢印)は前立腺と直腸の間に留置されると放射線治療中(約3カ月間)はその形態を保ち、その後吸収され消失します。
 |
||
| 留置前 | 留置後3か月 | 留置後6か月 |
診療実績
最近2年のデーターを示します。2024年/2025年の外来患者1日平均は59/58人、手術件数604/583例です。開腹手術は、腎摘出術0/1例、腎部分切除術0/0例、膀胱摘出術3/1例などです。内視鏡手術としては、腹腔鏡下腎摘出術、腎部分切除術、後腹膜鏡下腎尿管全摘術19/16例、腹腔鏡下前立腺全摘術(ダヴィンチ手術)14/20例、膀胱腫瘍切除術115/110例、前立腺切除手術9/5例です。腎尿管結石治療は、内視鏡手術160/133例(経皮的手術9/6例)です。
医療設備
ダヴィンチXi
最新の手術支援ロボット
『ダヴィンチXi』を導入 2017年9月稼働
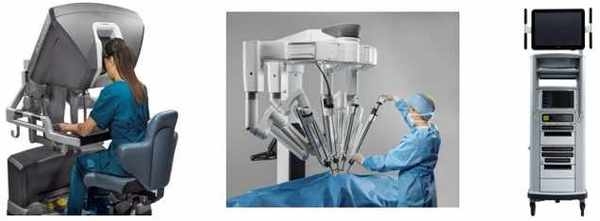
ダヴィンチとは?
「ダヴィンチ」は1990年代に米国で開発され、世界中で導入が進んでいる手術支援ロボットです。ロボットといっても機械が自動的に手術を行うわけでなく、医師がロボットを遠隔操作して手術を行います。その操作は次のとおりです。
患者さんの腹部に5-10mmの孔を数カ所あけ、アームを挿入します。医師は操縦席に座り、高倍率・高画質の3D画像をみて手元のコントローラーからアームに装着した内視鏡や手術器具(鉗子など)を遠隔操作し、手術を施行します。

ダヴィンチの特徴
ハイビジョン3D画像
術野が鮮明な3D画像で表示されているため、医師は奥行きのある体内画像を見ることができます。さらに、ズーム機能搭載により拡大視野で患部をとらえることが可能で、より精密は手術が可能です。
手ぶれがなく正確
手先の震えが鉗子の先に伝わらないように、手ぶれを補正する機能が搭載されているため、人間の手ではできないミリ単位の操作が可能です。
柔軟な動き
ロボットアームに接続される様々な形状の鉗子は、関節の360度回転など人間の手首以上の可動域があり、これによりこれまでできなかった複雑な動きが可能になりました。
岐阜県では、これまで数施設でダヴィンチが導入されていますが、旧機種のSやSiが導入されています。当院では、ダヴィンチの最新機種である、ダヴィンチXiを導入しています。
Xiは、それ以前のSiよりフルモデルチェンジといってよいほど改良されています。手術部位を映し出す画像がより鮮明になり、さらに手術を行うロボットアームの構造が改良、スリム化されて、手術の操作性が飛躍的に高まり、より安全に、より短い時間で手術ができるようになりました。
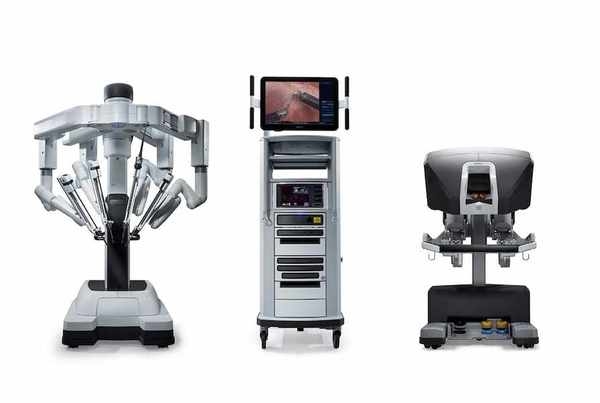
ダヴィンチ手術のメリット
手術中の出血量が少ない
炭酸ガスでおなかを膨らませ、おなかの中に手術する空間を作ってから手術を行うため通常の開腹手術に比べて出血量が少ない。
傷口が小さい
腹部に5-10mmの小さな孔を数カ所開け手術器具を差し込み、手術を行うため傷口が小さい。
手術後の痛みが少なく、回復が早い
傷口が小さく、接触範囲も最小限ですむ手術のため、皮膚や筋肉を切開した痛みが少なく、手術後の回復が早く入院期間が短くてすみ、早期の社会復帰が可能
機能温存の向上
ロボットによる繊細な動きの操作により排尿機能や性機能などの機能温存や早期回復が期待できる
対象は?
ダヴィンチは、泌尿器科、婦人科、外科手術に使用されていますが、現在泌尿器科領域で、健康保険が適応される手術は、前立腺癌に対する前立腺全摘術と腎癌に対する腎部分切除術、膀胱癌に対する膀胱全摘術です。当院では、前立腺癌に対する前立腺全摘術より施行し、実績を積んだ上で腎がんに対する腎部分切除術、膀胱癌に対する膀胱全摘術を開始する予定です。
前立腺癌に関しては、原則、開腹手術の適応になる方は手術適応になりますが、ダヴィンチの手術は頭部を低くした姿勢で手術を行うため、緑内障、脳動脈瘤、重度の心疾患の方は。手術を受けられない場合があります。泌尿器科に受診し、医師にご相談ください。
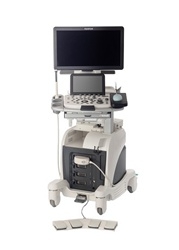
MRI超音波融合前立腺生検
前立腺生検は、前立腺を超音波で観察しながら、針を刺して組織を採取するものです。当院では生検の前にMRIを施行して、癌を疑う所見がないか確認して生検をしていましたが、MRIで所見があっても、超音波ではわからないことが多く、病変部を頭で思い描いて生検試行していました。しかし、実際に病変部が採取できているかは不確定でした。今回、2024年12月より富士フィルムヘルスケア社のMRI超音波融合生検システム「ARIETTA65(BiopSeeソフトウェア)」を導入しました。この装置によりMRI画像を超音波装置に取り込んで融合画像を作成して、MRI画像にて前立腺がんが疑われる部分を超音波上で狙って生検できるようになりました。これにより前立腺がんの診断精度が通常の生検より10-20%向上すると思われます。
 |
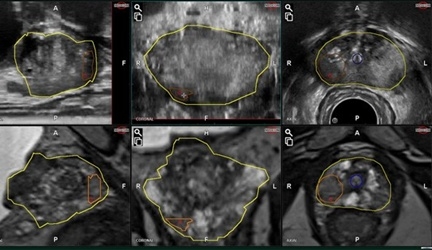 |
| ARIETTA65 | 上が超音波画像 下がMRI画像 |









